Telmo Rodrigo Bayas Arévalo*, Heder Iván Morales Mayorga**, Karen Priscilla Serrano Concha**, Karla Vanessa Rivera Rodríguez*, Daniel Acosta Bowen***
*Médico Postgradista de Cirugía Pediátrica Hospital de Niños Dr. Roberto Gilbert Elizalde, Guayaquil, Ecuador
**Médico Tratante de Cirugía Pediátrica Hospital de Niños Dr. Roberto Gilbert Elizalde
***Médico, Universidad Católica Santiago de Guayaquil
Resumen
La hernia diafragmática congénita es una patología clínico quirúrgica, con tasas altas de mortalidad en la edad neonatal. Este desenlace ha cambiado drásticamente con los avances de cuidados intensivos neonatales, al transformarse en una emergencia clínica con posterior corrección quirúrgica, cambios en el abordaje quirúrgico, y una disminución marcada de la morbimortalidad de estos pacientes. La reparación por toracoscopia es una técnica ampliamente utilizada en centros de atención de tercer nivel. La finalidad del artículo es presentar la cirugía mínimamente invasiva, como una opción terapéutica viable y factible, con recuperación precoz y disminución de recursos hospitalarios. Se presentan dos casos de reparación toracoscópica de una hernia diafragmática congénita con resultados favorables
Palabras claves: toracoscopía; hernia diafragmática; lactante
Thoracoscopic repair of congenital diaphragmatic hernia. Two case reports
Abstract
Congenital diaphragmatic hernia is a surgical pathology disease, with high mortality rates, in neonatal age. This outcome has changed drastically with the advances in neonatal intensive care, as it has become a clinical emergency with subsequent surgical correction, leading to changes in the approach, with a marked decrease in morbidity and mortality in these patients. Thoracoscopic repair is a widely used technique. Used in tertiary care centers, the purpose of the article is to introduce minimally invasive surgery as a viable and feasible therapeutic option, with early recovery and a reduction in hospital resources. Two cases of successful thoracoscopic repair of a congenital diaphragmatic hernia are presented
Keywords: thoracoscopy; diaphragmatic hernia; breast feeding baby
Introducción
La Hernia diafragmática congénita (HDC) es una anomalía congénita, que se desencadena por fallo de la migración posterolateral y cierre del diafragma entre la novena y décima semana de gestación. Esto permite que el contenido intestinal se hernie hacia el tórax, ocasionando hipoplasia e hipertensión pulmonar1.
Su prevalencia es de 1-2 casos por cada 2600-3700 nacidos vivos2. La mortalidad varía del 50 % al 60 %, pero con los nuevos enfoques y avances en el tratamiento quirúrgico la supervivencia asciende a 80 % 90 %, con morbilidad significativa a largo plazo, por la cardiopatía asociada que produce el aumento del CO2 durante las primeras 24 horas de vida3.
El espectro de síntomas clínicos depende del contenido visceral hacia el tórax, que provocan patrones restrictivos respiratorios. Cuando el hígado y el estómago están herniados son de mal pronóstico, ya que disminuyen el volumen pulmonar total. (Cuanto mayor sea el defecto diafragmático, más tempranamente dará sintomatología clínica.)4
Las manifestaciones clínicas de aparición tardía son raras, con poca e inespecífica sintomatología, existe un desequilibrio entre el crecimiento y la malformación diafragmática que facilita la movilidad de las vísceras entre el tórax y el abdomen, ocasionado aumento de la demanda respiratoria.5
El defecto diafragmático se presenta con mayor frecuencia en la región posterolateral izquierda (85 %), siendo menor las formas posterolateral derecha (13 %) y bilateral (2 %)1,6. Estas anomalías estructurales se pueden asociar con anomalías del árbol bronquial, secuestro pulmonar, hipoplasia pulmonar, enfisema lobular congénito, quiste broncogénico, enfermedad cardíaca, anomalías vertebrales y duplicaciones intestinales7.
El manejo de estos pacientes es multidisciplinario, e involucra equipos de trabajo con protocolos establecidos, la ecografía en las 24 horas de vida juega un papel importante al determinar la supervivencia, con el índice pulmón-cabeza observado/ esperado (OE-LHR), y medir el grado de hipertensión pulmonar8.
Casos clínicos
Paciente masculino de cinco meses de edad (4.3 kg), con episodios esporádicos de taquipnea, con estabilidad hemodinámica. Se realiza radiografía de tórax evidenciando una hernia diafragmática izquierda que se programa para resolución quirúrgica por toracoscopia (Figura 1A).
Paciente femenina de siete meses de edad (5,5 kg), que presentó crisis de cianosis al nacer. En la radiografía de tórax y fluoroscopia dinámica se observa una hernia diafragmática congénita izquierda que se programa para cirugía (Figura 2A).
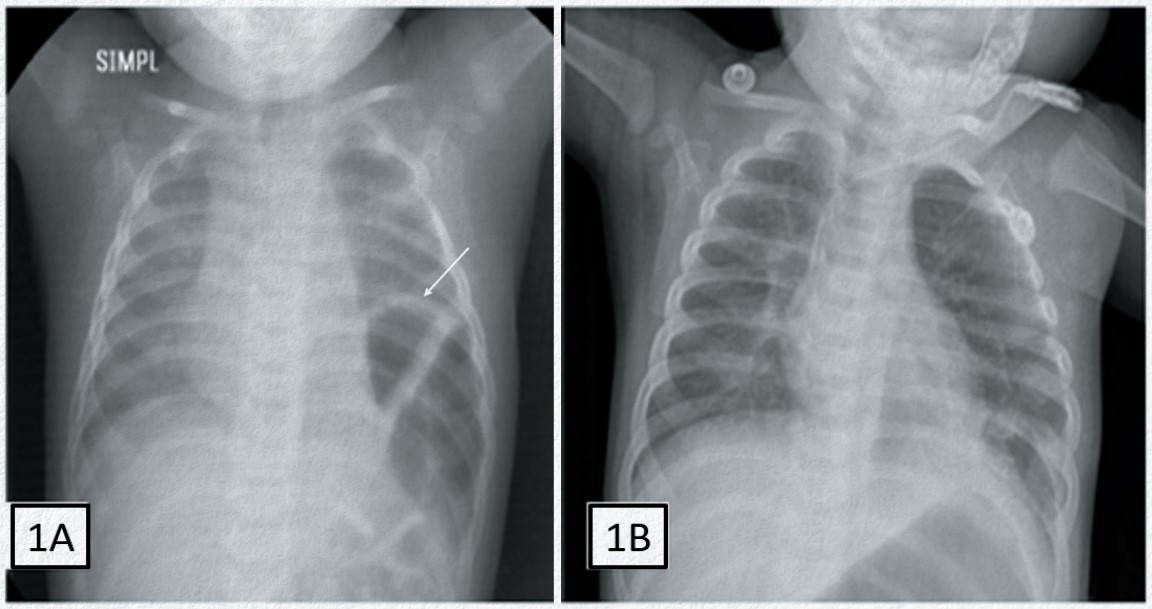
Figura 1A. Radiografía de tórax que muestra la hernia diafragmática congénita izquierda (flecha) en lactante masculino de cinco meses. 1B. Radiografía del control postoperatorio
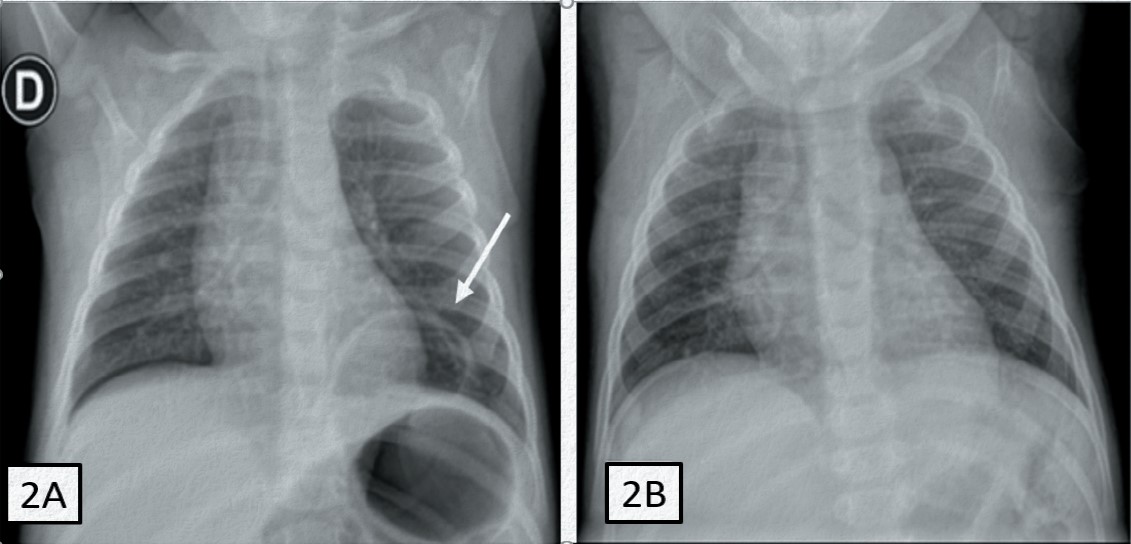
Figura 2A. Radiografía de tórax que muestra la hernia diafragmática congénita izquierda (flecha) en lactante femenina de siete meses. 2B. Radiografía del control postoperatorio
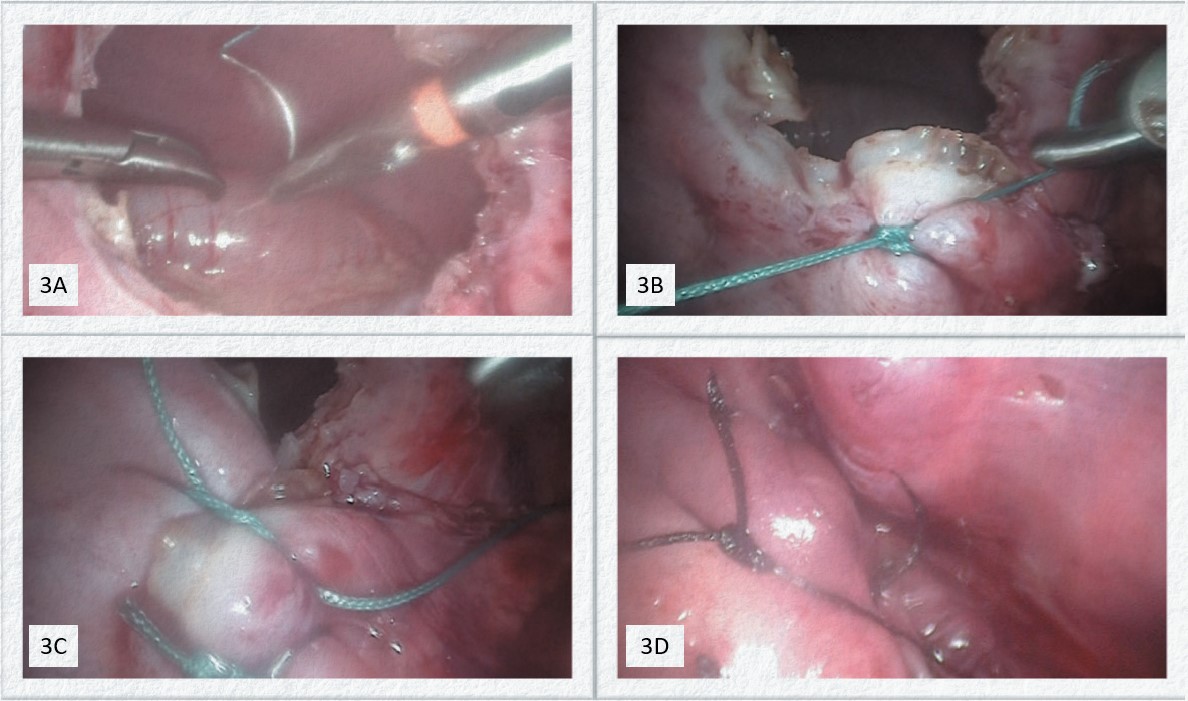
Figura 3A. Exéresis del saco herniario. 3B. Sutura intracorpórea, puntos de anclaje. 3C. Sutura intracorpórea, puntos intermedios 3D. Reparación completa del defecto herniario.
Técnica quirúrgica
Posterior a la intubación orotraqueal, se posiciona al paciente en decúbito lateral derecho. Se coloca un trocar de 5 mm en el cuarto espacio intercostal, línea medio axilar y se conecta CO2 a presión de 5 mmHg con flujo de 3 L por minuto para producir neumotórax. Se preparan dos puertos adicionales uno de 5 mm en el sexto espacio intercostal línea axilar anterior y otro de 3 mm en el séptimo espacio intercostal línea axilar posterior. Se realiza reducción neumática asistida del contenido, se identifica el defecto herniario y se repara con puntos separados de poliéster trenzado no absorbible 2/0. Se comprueba integridad de la sutura, se coloca un tubo de tórax en el séptimo espacio intercostal y se retiran los trocares (Figuras 3A-3B-3C-3D)
Ambos pacientes con un postquirúrgico favorable y en controles posteriores por consulta externa asintomáticos (Figuras 1B y 2B).
Discusión
La primera reparación por toracoscopia de la HDC fue realizada en un adolescente por Silen et al. en 1995. En el caso de un lactante, la primera reparación por toracoscopia fue reportada en 2001 por Becmeur et al. Desde entonces, la utilización ha aumentado y se ha convertido en la práctica rutinaria9.
Aunque el tratamiento sigue teniendo varios puntos de controversia a la hora de tomar decisiones, actualmente se trata de una emergencia clínica, con estabilización y posterior reparación quirúrgica; sin embargo, varios estudios valoran la reparación quirúrgica de emergencia, con posterior estabilización, que finalmente demostraron que la tasa de supervivencia global no aumenta10.
El abordaje por mínima invasión incluye la laparoscopia y toracoscopia con éxito sobre todo en los pacientes lactantes. Sin embargo, el tratamiento de la HDC en recién nacidos surgió solo en los últimos años porque estos pacientes son más vulnerables a la hipotermia y la acidosis causadas por la insuflación de dióxido de carbono11. Inclusive, las tasas de recurrencia, la colocación del parche, la selección de pacientes, son importantes para la evolución postquirúrgica2.
Varios estudios comparan las técnicas convencionales con la toracoscopia para la reparación de HDC, pero no toman en cuenta el tamaño del defecto diafragmático para una conducta quirúrgica, ya que, basados en el tamaño del defecto diafragmático, tienen aumento la morbilidad, mortalidad y tasa de recurrencia de la hernia12.
La sociedad canadiense sostiene que no se debe utilizar la toracoscopia en la reparación de la HDC en la etapa neonatal debido a las altas tasas de recurrencia13, porque consideran que se deba a la dificultad técnica que demanda los puntos intracorporeos convencionales. Aunque se puede realizar en pacientes seleccionados y el principal factor limitante es la hipoplasia pulmonar. Sin embargo, no debería ser una pérdida de oportunidades para que el recién nacido sea sometido a este procedimiento. Los defectos herniarios que necesitan cierre con parche y por ende mayor tiempo operatorio deben ser excluidos11.
Para finalizar, es imprescindible la estrecha colaboración entre cirujano pediatra, anestesista y neonatólogo. La introducción de las técnicas quirúrgicas por mínima invasión nos abre un abanico de posibilidades terapéuticas que indudablemente beneficia a nuestros pacientes, con una recuperación precoz, disminución de los gastos y estancia hospitalaria.
Bibliografía
- Tyson AF, Sola R, Arnold MR, Cosper GH, Schulman AM. Thoracoscopic versus open congenital diaphragmatic hernia repair: Single tertiary center review. J Laparoendosc Adv Surg Tech 2017; 27:1209-1216
- Wagner R, Mayer S, Feng X, Gosemann JH, Zimmermann P, Lacher M. Thoracoscopic repair of congenital diaphragmatic hernia. Eur J Pediatr Surg 2020; 30:137-141
- Salas GL, Otaño JC, Cannizzaro CM, Mazzucchelli MT, Goldsmit GS. Hernia diafragmática congénita: Predictores posnatales de mortalidad. Arch Argent Pediatr 2020; 118:173-179
- Cordier AG, Saada J, Mokhtari M, Benachi A. Hernia diafragmática congénita. EM Consulte 2017; 53:1-12
- Beltrà R, Hernández C, Seraphin A, Ahmed S, Wardak J, Hounnou G et al. Hernia diafragmática congénita de presentación tardía. A propósito de trece casos. Can Pediatr 2012; 36:126-131
- Julio M, Lilian RO, Guido G, Lizbet P. Hernia diafragmática en pediatría. Neumología Pediátrica 2016; 11:85-89
- Diesen DL, Megison S. Congenital diaphragmatic hernia with associated pulmonary sequestration. J Pediatr 2014; 165:1268-1268
- Galletti MF, Giudice C, Brener Dik PH, Fernández Jonusas S, Baldini L, Mariano GL. Factores de riesgo asociados a mortalidad en recién nacidos con hernia diafragmática congénita. Arch Argent Pediatr 2020; 118:180-186
- Weaver KL, Baerg JE, Okawada M, Miyano G, Barsness KA, Lacher M et al. A Multi-institutional review of thoracoscopic congenital diaphragmatic hernia repair. J Laparoendosc Adv Surg Tech 2016; 26:825-830
- Harting MT, Hollinger L, Tsao K, Putnam LR, Wilson JM, Hirschl RB et al. Aggressive surgical management of congenital diaphragmatic hernia: Worth the effort?: A multicenter, prospective, cohort study. Ann Surg 2018; 267:977-982
- Schneider A, Becmeur F. Pediatric thoracoscopic repair of congenital diaphragmatic hernias. J Vis Surg 2018; 4:43-43
- Putnam LR, Tsao K, Lally KP, Blakely ML, Jancelewicz T, Lally PA et al. Minimally invasive vs open congenital diaphragmatic hernia repair: Is there a superior approach? J Am Coll Surg 2017; 224:416-422
- The Canadian Congenital Diaphragmatic Hernia Collaborative, Puligandla PS, Skarsgard ED, Offringa M, Adatia I, Baird R, Bailey M et al. Diagnosis and management of congenital diaphragmatic hernia: a clinical practice guideline. CMAJ 2018; 190:E103-E112
