Diego León Ochoa1, Julián Luna Montalván1, Daniel Acosta Farina1, Manuel Cabrera Viteri1, Edwin Ross Rodríguez2, Daniel Acosta Bowen3
1Médico tratante de Cirugía Pediátrica. Hospital de Niños Dr. Roberto Gilbert Elizalde, Guayaquil, Ecuador. 2Médico tratante de Patología Estructural. Hospital de Niños Dr. Roberto Gilbert Elizalde. Guayaquil, Ecuador. 3Médico. Universidad Católica Santiago de Guayaquil, Guayaquil, Ecuador
Resumen
La tuberculosis peritoneal es una presentación extrapulmonar poco común. Las manifestaciones clínicas suelen ser insidiosas e inespecíficas, las más comunes son dolor abdominal, distensión, pérdida de peso y ascitis. Describimos tres casos con diferente edad de presentación, en los cuales los exámenes de laboratorio e imagen fueron sugestivos de este diagnóstico. Se consideró abordaje laparoscópico y biopsia peritoneal como procedimiento clave para determinar la etiología definitiva y el tratamiento.
Conclusión. La tuberculosis peritoneal es una presentación poco habitual en niños. Las manifestaciones clínicas suelen ser crónicas. Las pruebas diagnósticas de laboratorio e imagen no son siempre concluyentes. Consideramos la laparoscopia un procedimiento útil y objetivo para el diagnóstico definitivo de los casos reportados.
Palabras clave: laparoscopía, pediatría, tuberculosis peritoneal
Importance of laparoscopy in the diagnosis of pediatric peritoneal tuberculosis
Abstract
Peritoneal tuberculosis is a rare extra pulmonary form of tuberculosis. Clinical manifestations are usually insidious and non-specific. The most common signs and symptoms are: abdominal pain, bloating, weight loss and ascites. We describe 3 cases with different ages of presentation, in which laboratory and imaging tests suggested this diagnosis. Laparoscopic approach and peritoneal biopsy were considered as the key procedure to determine definitive etiology and treatment. Conclusion. Peritoneal tuberculosis is a rare presentation in children. Clinical manifestations are usually chronic. Laboratory and imaging tests are not always conclusive. We considered laparoscopy an useful and objective procedure for the definitive diagnosis of the reported cases.
Key words: laparoscopy, pediatrics, peritoneal tuberculosis
Introducción
La tuberculosis (TB) es una enfermedad crónica granulomatosa causada por el Mycobacterium tuberculosis. En Ecuador la incidencia en dos años reportados en el programa nacional de TB 2015-2016 en menores de 15 años fue del 2,03 %, con afectación extrapulmonar en el 0,75 %1. La TBP ocupa el sexto lugar de causas extrapulmonares, en pediatría es poco usual, su presentación varía entre el 11-16 %2. Otros autores reportan una incidencia entre el 0,3 % hasta el 3 %3-4. Clínicamente la tuberculosis peritoneal (TBP) no tiene sintomatología específica, suelen presentar: dolor abdominal, fiebre, distensión abdominal, pérdida de peso, sensibilidad abdominal y ascitis. La falta de exámenes de laboratorio con alto valor predictivo conlleva a que el diagnóstico sea tardío5, retrasándose así el tratamiento. En nuestro hospital durante 5 años de seguimiento hemos encontrado 3 casos de tuberculosis extrapulmonar, de tipo peritoneal. El objetivo es determinar la importancia de la laparoscopia en el diagnóstico de TBP. Los pacientes fueron clasificados según el sistema de puntaje de Stegen y Toledo6, permitiendo el diagnóstico e inicio del tratamiento con antifímicos. (puntaje entre 5-6 es sugestivo de TB y > 7 diagnóstico de certeza)
Caso 1
Preescolar de 2 años y 5 meses, masculino, reside en área rural, convive con familiar diagnosticado con TB pulmonar que recibe tratamiento. Además, consume leche de cabra sin pasteurizar. Desde hace tres meses presenta cuadro febril recurrente, se evidencia alza térmica mensual de aproximadamente 3-4 días de evolución y pérdida de peso. Fue manejado en repetidas ocasiones por amigdalitis con paracetamol y antibióticos. Es ingresado por cuadro clínico de 1 semana de evolución por presentar masa en abdomen asociado a leve dolor abdominal esporádico, distensión abdominal postprandial y evacuaciones blandas cada 48 horas. Al examen físico: adenopatías cervicales bilaterales (izquierda > 2,5 cm de diámetro), abdomen blando, no doloroso, masa en hipocondrio izquierdo que se extiende a flanco (aproximadamente 10 cms de diámetro). Los estudios paraclínicos evidencian lactato deshidrogenasa (LDH): 335U/L, transaminasa oxalacética: 78U/L, alanina-aminotransferasa: 44U/L, enolasa neuroespecífica: 1,4 ng/ml, alfafetoproteína: 1,1 ng/mL, antígeno carcinoembrionario: 1,43 ng/mL. Entre los estudios imagenológicos: la radiografía de tórax no se evidencia lesiones patológicas. La ultrasonografía presenta imagen heterogénea vascularizada que se extiende entre los hipocondrios hacia la región paraumbilical y flanco izquierdo, múltiples imágenes ganglionares mesentéricas e hiperecogenicidad de la grasa peritoneal. En tomografía axial computarizada (TAC) simple y contrastada de abdomen se reporta: en hipocondrio y flanco izquierdo masa hipodensa de 40 unidades Hounsfield (UH), con bordes mal definidos, rodeada de asas intestinales (edematosas y alternadas), que mide 58 x 52 mm, sin calcificaciones y con ganglios periaórticos menores a 1 cm. Con diagnóstico presuntivo de masa intrabadominal y datos sugestivo de TBP, se decide realizar laparoscopía diagnóstica. Los hallazgos encontrados fueron: masa cubierta con epiplón, infiltraciones granulomatosas blanquecinas diseminadas hacia: epiplón, intestino delgado, hígado y peritoneo parietal, masa indurada, no móvil, no franqueable, situada en flanco izquierdo, adherencias laxas (figura 1). Se toman muestras de tejido granulomatoso de epiplón y peritoneo parietal, con reporte anatomopatológico de granulomas según se muestra en la figura 2. El puntaje obtenido según criterios de Stegen, Kaplan y Toledo es de 8, por lo que se inicia tratamiento con antifímicos. A los tres meses acude a control por consulta externa donde se evidencia mejoría clínica.
Figura 1. Infiltración granulomatosa en el peritoneo parietal y parte del epiplón.

Figura 2. A: Tinción hematoxilina eosina (HE) 5X. Epiplón con numerosos granulomas con limites bien definidos. B: (HE 40X) Peritoneo: granulomas con células gigantes multinucleadas tipo Langhans con núcleos en disposición en herradura.
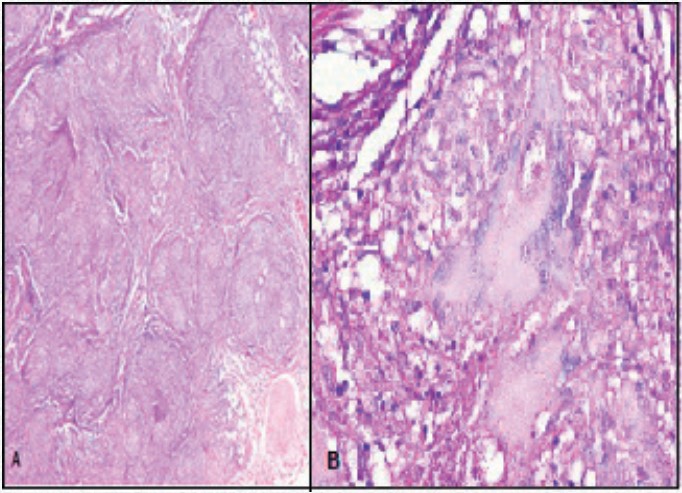
Caso 2
Paciente femenina de 10 años, reside en zona rural, con exposición a persona con TB pulmonar cercano a domicilio. Presenta cuadro clínico de 10 días de evolución caracterizado por fiebre y distensión abdominal. Al examen físico: Abdomen no doloroso a la palpación, matidez a la percusión y perímetro abdominal de 65 centímetros. En los exámenes paraclínicos: serología para hepatitis, citomegalovirus y toxoplasma negativos, derivado proteico purificado (PPD) <1 cm y ultrasonografía abdominal muestra líquido libre en cavidad peritoneal con finos tabiques de aspecto trabeculado. Se realiza paracentesis diagnóstica con reporte: polimorfonucleares 1.6%, mononucleares 98.4%, adenosina desaminasa (ADA) 2307 U/L, LDH 290 U/I, cultivo de líquido peritoneal y cultivo para mycobacterium tuberculosis y otras micobacterias negativos. La TAC de abdomen reporta: hiperdensidad de tejido mesentérico con linfoadenopatías en la raíz del mesenterio, hilio hepático y esplénico, ascitis de aspecto tabicada. Se realiza laparoscopía diagnóstica con los siguientes hallazgos: liquido peritoneal 400 ml, tabiques laxos, múltiples adherencias interasa, epiplón adherido a la pared anterior de abdomen con infiltración granulomatosa y placas blanquecinas, peritoneo parietal y visceral tapizadas con tejido inflamatorio granulomatoso, mesenterio edematoso con infiltración granulomatosa (figura 3). Se toma muestra de epiplón para biopsia con reporte histopatológico de peritonitis granulomatosa con necrosis caseosa (figura 4). Para el diagnóstico y tratamiento se aplica el sistema de puntaje Stegen, Kaplan y Toledo con resultado de 10. Iniciamos tratamiento con antifímicos por 6 meses según esquema y es dada de alta en mejores condiciones. La paciente en los controles subsecuentes se encuentra asintomática y con ganancia de peso adecuado.
Figura 3: Epiplón adherido a peritoneo parietal, infiltración granulomatosa del epiplón y asas intestinales.

Figura 4. A. (H-E 5X) flecha indica grupo de granulomas con necrosis de tipo caseosa en su centro. B. (H-E 5X) flecha apunta al granuloma con centro supurativo, rodeados de histiocitos epitelioides y espumosos señalados con punta de flecha.

Caso 3
Paciente femenino, de 14 años, pesa 32 kilos. Desde hace 2 meses presenta pérdida de peso de 3 kilos sin causa aparente. Hace 2 semanas evidencia distensión abdominal con aumento progresivo, por lo que acude a control médico donde realizan ultrasonografía abdominal con reporte de ascitis. Al examen físico: abdomen globuloso, poco depresible, no dolor a la palpación, ruidos hidroaéreos disminuidos, submatidez a la percusión, perímetro abdominal 76 centímetros y se palpan ganglios inguinales bilaterales (< 1 cm). Exámenes paraclínicos dentro de parámetros normales, marcadores tumorales Ca 125: 206,4 U/ mL, PPD: >1 cm. En la ultrasonografía abdominal se observa: líquido ascítico libre, aspecto grumoso con presencia de tabiques finos, aproximadamente 1800ml y asas intestinales con edema de paredes mide 0.46 centímetros. La TAC de abdomen reporta presencia de líquido tabicado. En paracentesis diagnóstica: ADA: 59,6 U/L, LDH: 230 UI/L, polimorfonucleares 30% monomorfonucleares 70%, tinción de gram y zielh negativo, ADN/PCR para TB y cultivo para Mycobacterias típicas y atípicas en medio de Lowestein Jensen negativos. Se realiza laparoscopia diagnóstica con hallazgos: infiltración granulomatosa en peritoneo parietal, visceral, hígado, vesícula, ovarios, útero, epiplón, bazo y presencia de líquido peritoneal libre 1.650 cc (figura 5). En estudio anatomopatológico de peritoneo parietal se evidencia: linfadenitis crónica y granulomas necrotizantes (figura 6). Según criterios de Stegen, Kaplan y Toledo el puntaje es de 10, por lo que se inicia tratamiento con antifímicos. En control subsecuente evolución clínica favorable.
A continuación, resumimos los datos obtenidos de los pacientes estudiados en la tabla 1.
Tabla 1. Resumen de los pacientes estudiados

Figura 5. Fondo líquido libre en región pélvica, múltiples adherencias entre asas e infiltración granulomatosa.

Figura 6. A. (H-E 5X) flecha indica granuloma con centro supurativo. B. (H-E 40 X). Granuloma con centro supurativo.

Discusión
El peritoneo es un sitio infrecuente de infección extrapulmonar causada por M. tuberculosis. En regiones donde la TB es endémica y los recursos son limitados, el diagnóstico puede retrasarse en promedio cuatro meses4. En los casos presentados el tiempo de hospitalización promedio es de 29 días (18-46) desde el ingreso hasta el inicio del tratamiento.
La patogenia involucra varias vías de contagio, la principal es la reactivación de TB latente con diseminación hematógena desde el foco pulmonar primario hacia los ganglios del mesenterio. La vía alterna de infección es la ingesta de bacilos con diseminación desde las placas de Peyer en la submucosa y subsecuente paso a los nódulos linfáticos del mesenterio. Una infección poco frecuente por Mycobacterium bovis es la ingesta de leche sin pasteurizar6-9. En los casos presentados dos pacientes tienen antecedente de exposición a contactos portadores de TB pulmonar y uno de estos consume leche sin pasteurizar.
Los signos y síntomas suelen ser de carácter crónico e inespecífico, con mayor frecuencia se pueden presentar dolor abdominal, pérdida de peso, fiebre, ascitis, y una masa abdominal palpable10-12. En nuestro estudio los síntomas más comunes son distensión abdominal, fiebre y ascitis.
Entre los exámenes paraclínicos solicitados constan: PPD, ADA en líquido ascítico, cultivo en medio sólido o líquido, reacción en cadena de la polimerasa (PCR) en tiempo real para Mycobacterium tuberculosis. Estos exámenes tienen una sensibilidad y especificidad por encima del 85%, su utilidad depende de la disponibilidad del centro hospitalario. En un metaanálisis realizado por Shen et al., el ADA tiene una sensibilidad del 93% y especificidad del 96%13; en nuestros casos dos pacientes dieron resultados positivos para sospechar TBP.
Entre los estudios por imagen, la radiografía de abdomen puede presentar signos como: dilatación de asas, niveles hidroaéreos, enterolitos, calcificaciones de nódulos linfáticos o granulomas2. En la ultrasonografía se puede visualizar ascitis, linfoadenopatía mesentérica, engrosamiento de las asas intestinales, omento y peritoneo, nódulos peritoneales, abscesos y calcificaciones en hígado y bazo3,14,15,16. La tomografía axial computarizada (TAC) aporta datos similares a la ultrasonografía, además de formación de masas inflamatorias y compromiso de órganos intraabdominales3-15-17-18 En los 3 pacientes los hallazgos de ultrasonografía y TAC abdominal reportados son sugestivos de TBP.
La laparoscopia diagnóstica tiene una alta precisión y valor predictivo cuando se sospecha tuberculosis abdominal, ya que los hallazgos macroscópicos pueden sugerir la enfermedad, los estudios muestran una sensibilidad del 93-100 % para detectar TBP, además de ser de diagnóstico rápido11,19. Entre los hallazgos macroscópicos se describen nódulos blanquecinos sobre las capas peritoneales, dispersos y friables, adherencias inflamatorias en la superficie visceral o parietal con aglutinación de asas intestinales con depósito de fibrina, engrosamiento e hiperemia del peritoneo y retracción del epiplón mayor20,21. Según la clasificación de la TB abdominal22 considera 4 tipos, en relación con los hallazgos encontrados por imagen o por visualización de las lesiones. En nuestros 3 casos el tipo de afectación es peritoneal crónica, con subclasificación de seco plastificado 1 y 2 con ascitis. Histológicamente se encuentra granulomas y granulomas caseificante6,23,24. En 2 de nuestros pacientes se observó granulomas caseificantes. Entre los diagnósticos diferenciales se debe tomar en cuenta el linfoma Burkitt y la carcinomatosis25,26.
En los cultivos y biopsias tomadas por laparoscopía no se logró identificar el agente etiológico, por lo que se utilizó la escala Stegen modificada por Toledo la cual tiene una sensibilidad de 43,54% y especificidad de 97,82 %27, en los 3 casos el puntaje permitió confirmar el diagnóstico e iniciar tratamiento con antifimicos.
Conclusión
El diagnóstico de tuberculosis peritoneal amerita un alto grado de sospecha clínica. Los exámenes paraclínicos en su gran mayoría no lograron identificar el agente etiológico. La laparoscopía con biopsia es una herramienta útil y accesible para el diagnóstico en cualquier centro hospitalario que disponga de este recurso.
Bibliografía
- Silva G, Pérez F, Marín D. Tuberculosis en niños y adolescentes en Ecuador: análisis de la notificación, las características de la enfermedad y el resultado del tratamiento. Rev Panam Salud Pública 2019; 43:e104
- Alam R, Karim AB, Rukunuzzaman M. Abdominal Tuberculosis in Children: Is It Really Uncommon?. Mymensingh Med J 2020; 29:738-746
- Sartoris G, Seddon J, Rabie H, Nel E, Losurdo G, Schaaf H. Abdominal involvement in children with bacteriologically confirmed tuberculosis: A Fiveyear Experience From Cape Town, South Africa. Pediatr Infect Dis J 2020; 39:914-919
- Lal S, Bolia R, Menon J, Venkatesh V, Bhatia A, Vaiphei K, et al. Abdominal tuberculosis in children: A real-world experience of 218 cases from an endemic region. JGH 2019; 4:215-220
- Toledo A, Katz F, Montiel J, Rico F. Criterios de diagnóstico en tuberculosis infantil. Rev Mex Pediatr 1979; 46:239-243
- Vera P, Figueroa L, Cano J, Agudelo B, Giraldo A. Tuberculosis abdominal, un reto diagnóstico. Utilidad de la laparoscopía. CIRUPED 2015; 5:91-97
- Uzunkoy A, Harma M, Harma M. Diagnosis of abdominal tuberculosis: experience from 11 cases and review of the literature. World J Gastroenterol 2004; 10:3647-3649
- Mehta J, Dutt A, Harvill L, Mathews K. Epidemiology of extrapulmonary tuberculosis. A comparative analysis with pre-AIDS era. Chest 1991; 99:1134-1138
- Tang L, Cho H, Wong Taam VC. Atypical presentation of female genital tract tuberculosis. Eur J Obstet Gynecol Reprod Biol 1984; 17:355-363
- Nahar L, Karim A, Mazumder M, Sonia, Z. A 5½ month old girl with ascites. Bangabandhu Sheikh Mujib Med Univ J. 2018; 11:139-144
- Azihan Z, Wong M, Zubaidah S, Asyilla C, Sharifah E. Peritoneal tuberculosis A diagnostic challenge in acute abdomen. Surg Chron 2019; 24:88-90
- Wu D, Averbukh L, Wu G. Diagnostic and therapeutic strategies for peritoneal tuberculosis: A review. J Clin Transl Hepatol 2019;7(2):140-148.
- Shen YC, Wang T, Chen L, Yang T, Wan C, Hu QJ, et al. Diagnostic accuracy of adenosine deaminase for tuberculous peritonitis: a meta-analysis. Arch Med Sci 2013; 9(4):601-607.
- Kılıç Ö, Somer A, Törün S, Emiroğlu M, Salman N, Salman T, et al. Assessment of 35 children with abdominal tuberculosis. Turk J Gastroenterol 2015; 26(2):128-32.
- Guirat A, Koubaa M, Mzali R, Abid B, Ellouz S, Affes N, et al. Peritoneal tuberculosis. Clin Res Hepatol Gastroenterol 2011; 35(1):60-9.
- Mbengue A, Ndiaye A, Amar N, Diallo M, Diack A, Ndao M, et al. Ultrasonography of peritoneal tuberculosis. J Ultrason 2019; 19(77):98-104.
- Wong S, Lee D, Loh S, Thoon K, Hui N, Chong C. Pediatric Abdominal Tuberculosis in Singapore: A 10-Year Retrospective Series. Global Pediatric Health 2020; 7:1-10
- Shrestha D, Shrestha M, Raya G, Bhattachan A, Hayashi K, Ariyoshi K, et al. A 14-year-old girl presenting with tuberculous intestinal perforation while in a temporary shelter after the 2015 earthquake in Nepal, Paediatr & Intern Child H 2018; 38:69-72.
- Ndoye N, Mbaye P, Tendeng J, Cissé L, Diao M, Dieng M, et al. Peritoneal Tuberculosis in Infants: Diagnostic Challenges. European J Pediatr Surg Rep 2018; 06(01):87-89.
- Hong K, Lee S, Moon H. Comparison between laparoscopy and noninvasive tests for the diagnosis of tuberculous peritonitis. World J Surg 2011; 35(11):2369-75.
- Abdelaal A, Alfkey R, Abdelaziem S, Abunada M, Alfaky A, Ibrahim W. et al. Role of laparoscopic peritoneal biopsy in the diagnosis of peritoneal tuberculosis. A seven-year experience. Chirurgia (Bucur) 2014; 109(3):330-334.
- Debi U, Ravisankar V, Prasad K, Sinha S, Sharma A. Abdominal tuberculosis of the gastrointestinal tract: revisited. World J Gastroenterol 2014; 20(40):14831-14840.
- Kumar B, Upadhyaya V, Rahul S, Bharti L, Rao R, Kumar S. Acute presentation of koch’s abdomen in children: Our experience. Afr J Paediatr Surg 2017; 14(3):43-48.
- Tinsa F, Essaddam L, Fitouri Z, Brini I, Douira W, Ben Becher S, et al. Abdominal tuberculosis in children. J Pediatr Gastroenterol Nutr 2010; 50(6):634-8
- Weledji E, Pokam B. Abdominal tuberculosis: Is there a role for surgery?. World J Gastrointest Surg 2017; 9(8):174-181.
- Kritsaneepaiboon, S, Andres M., Tatco V, Lim C, Concepcion N. Extrapulmonary involvement in pediatric tuberculosis. Pediatr Radiol 2017; 47:1249–1259
- Delgado M, González N. Comparación de la capacidad predictiva de dos escalas para el diagnóstico de tuberculosis en niños. Arch Argent Pediatr. 2015; 113(6):491-497
