Miguel Ángel Zafra Anta1, Almudena Castelló Mustienes2, Lucía San Martín Rodríguez3, Víctor M. García Nieto4.
1. Pediatra. Hospital Universitario de Fuenlabrada. Madrid. Comité de Historia de la AEP
2. MIR Pediatría del Hospital Universitario de Fuenlabrada. Madrid
3. Estudiante de Medicina. 5 curso Universidad Rey Juan Carlos.
4. Comité de Historia de la AEP
Epónimos en pediatría. ¿Quiénes fueron Hurler, Pfaundler y Scheie?
Introducción. Definiciones de la Mucopolisacaridosis 1 o enfermedad de Hurler.
El síndrome o enfermedad de Hurler fue descrita y caracterizada en el siglo XX, primariamente como disóstosis múltiple, junto con sus alteraciones fenotípicas y neurológicas.
En ciertos ámbitos, sobre todo centroeuropeos, se la conocía como enfermedad de Pfaundler-Hurler, aunque el nombre de Pfaundler está en desuso en el epónimo actualmente.
La codificación es: CIE-10: E76.0; CIE-11 5C56.30. OMIM 607014
Se trata de una enfermedad rara, autosómica dominante, encuadrada también en las denominadas enfermedades por depósito lisosomal, resultado de la ausencia de la enzima alfa-L-iduronidasa (alteración del gen IDUA), responsable de la degradación de los glucosaminoglicanos (GAG) o mucopolisacáridos (que determina mucopolisacaridosis, MPS). Sin tratamiento, el acúmulo lisosomal en los diversos tejidos produce un deterioro progresivo cognitivo y multiorgánico: anomalías esqueléticas, enfermedad cardíaca, problemas respiratorios, hígado, bazo, rasgos faciales característicos; hasta ser grave y determinar una esperanza de vida reducida (1-3).
Hay heterogeneidad genética que explica, en parte, la heterogeneidad clínica. El gen responsable es IDUA con 14 exones, locus 4p16.3. La deficiencia enzimática produce un acúmulo lisosomal de heparán y dermatán sulfato, que se excretan por orina (1-3). Se conocen más de 350 mutaciones; de ellas, 20 cubren entre el 85 % y el 90 % de los casos.
De mayor severidad a menor se clasifican en: Sindrome de Hurler o MPS I-H, que es la forma más grave; luego el síndrome de Hurler-Scheie o MPS I-H/S y Síndrome de Scheie o MPS I-S, ésta la más leve.
Hurler (1904-1983) fue una pediatra austríaca-alemana que describió en 1919 los dos primeros casos de Mucopolisacaridosis 1.
Pfaundler (1915-1975) fue un profesor de pediatría alemán, que realizó una de las primeras comunicaciones en reunión pediátrica sobre Mucopolisacaridosis 1.
Scheie (1909-1990) fue un médico oftalmólogo estadounidense que contribuyó al conocimiento de las lesiones oculares y a los casos más leves de la enfermedad sistémica.
Véase la Tabla 1 para los hitos históricos en esta enfermedad.
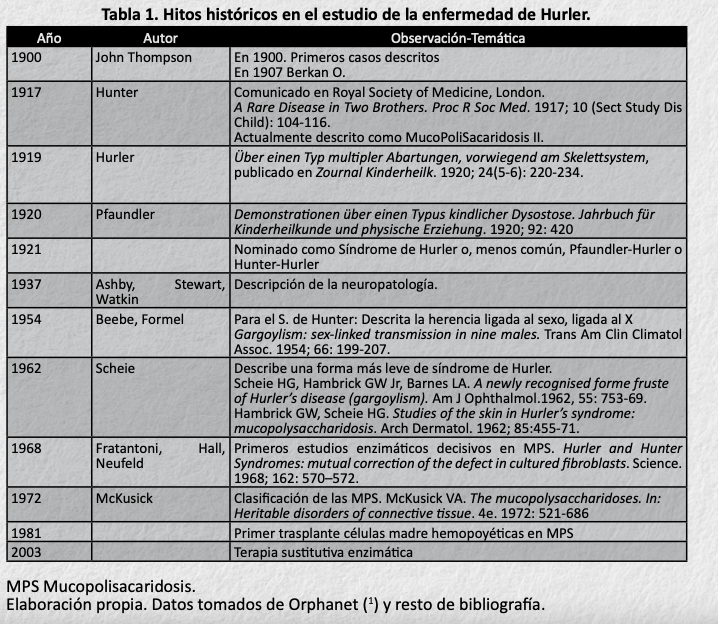
Tabla 1. Hitos históricos en el estudio de la enfermedad de Hurler.
MPS Mucopolisacaridosis.
Elaboración propia. Datos tomados de Orphanet (1) y resto de bibliografía.
Actualidad del diagnóstico de la enfermedad de Hurler. Resumen.
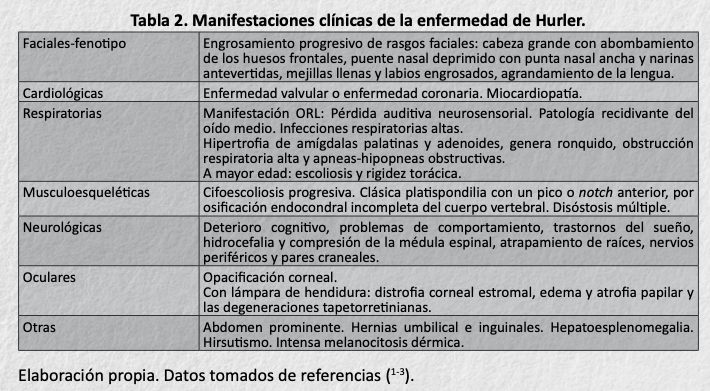
La mayoría de los pacientes nacen sin manifestaciones clínicas, que van apareciendo y progresando en la edad neonatal y de lactante, por lo cual se puede retrasar el diagnóstico (1-3). Véase la Tabla 2.
Entre pacientes, la aparición cronológica predominante de las manifestaciones clínicas es:
< 6 meses de edad.
Hepatoesplenomegalia. Hernia umbilical, hernia inguinal. Rinitis frecuente, obstrucción de la vía respiratoria. Infecciones de repetición. Problemas de alimentación.
De 6-12 meses
Síntomas oculares. Manifestaciones óticas y auditivas. Obstrucción nasal, dificultad en el sueño, infecciones de las vías respiratorias altas.
> 12 meses de edad.
Alteración de opacificación corneal.
Alteraciones valvulares cardiacas.
Enlentecimiento del desarrollo neurológico.
Retraso del desarrollo global.
Disóstosis múltiple.
Remitimos a los trabajos de Kubaski (1) y especialmente De Ponti (3), donde se explica muy bien la fisiopatología multisistémica, morfológica y molecular de la enfermedad.
La prevalencia es 1-9/ 1 millón de habitantes.
El diagnóstico se basa en el examen clínico y una analítica de orina (exceso de MPS en orina). Los análisis enzimáticos son útiles para hacer el diagnóstico definitivo. Hay deficiencia de la enzima alfa-L-iduronidasa en leucocitos purificados o en gotas de sangre en papel de filtro. También puede realizarse un cribado neonatal. Los métodos disponibles actualmente hacen prescindible medir la actividad enzimática en cultivo de fibroblastos. El estudio molecular no es imprescindible para el diagnóstico, pero es necesario para indicar el tratamiento.
Es posible realizar una prueba genética confirmatoria.
El diagnóstico diferencial de la enfermedad de Hurler también incluye la forma más moderada de la mucopolisacaridosis tipo 1, llamada síndrome de Hurler-Scheie, y la forma más leve, o síndrome de Scheie, así como la mucopolisacaridosis tipo 6 y la de tipo 2.
Se puede realizar consejo genético en los portadores. Es posible realizar diagnóstico prenatal midiendo la actividad enzimática en un cultivo de vellosidades coriónicas o a través de la prueba genética, si se conoce la mutación responsable.
El tratamiento es multidisciplinar (1-6).
De elección es el trasplante alogénico de células progenitoras hematopoyéticas (TCPH) o la terapia de reemplazo enzimático (TES). El trasplante es el tratamiento de elección ofrecido antes de los 2-2,5 años y con un CI>70. Los mayores de esa edad, tienen pobre beneficio con el trasplante, por presentar entonces deterioro neurológico.
La mortalidad es la relacionada con el trasplante y con el acondicionamiento.
La TES con laronidasa (alfa-L-iduronidasa) se recomienda para todos los pacientes con Hurler y es una terapia de por vida que alivia los síntomas no neurológicos; puesto que no pasa adecuadamente la barrera hematoencefálica, tampoco mejora las anomalías morfológicas óseas ni las oculares que se hayan desarrollado. Véase por ejemplo el estudio español de Sardón O. et al en An Pediatr (Barc) 2005; 63 (1): 61-7. Hay estudios con resultado favorable con su administración intratecal.
Está en estudio y desarrollo experimental la terapia génica, con vectores para liberar el gen IDUA.
Gertrud Hurler (1 septiembre, 1889 – 1965).
Su nombre de soltera era Gertrud Zach
Nació en Taberwiese, Prusia (actualmente Taborzec, Polonia).

Era hija de un médico general.
Realizó sus estudios en Königsberg. Se licenció en medicina en 1913, en la Universidad de Munich. Casada con un cirujano veterinario, Konrad Hurler, en 1914, que luego realizaría medicina. Tuvieron un hijo Franz Gustav, muerto en combate en la Segunda Guerra Mundial y una hija, que estudió también medicina.
Recibió su formación en Pediatría en el Hospital Infantil Hauner, de 1915 a 1918, un hospital privado de Munich. Durante su formación de postgrado en pediatría en el hospital Hauner observó dos bebés que presentaban opacidad corneal, displasia esquelética con baja talla (dwarfism “enanismo” entonces), escoliosis y retraso mental. Se conoció como lipocondrodistrofia o “gargoilismo” (este fue el término preferido entonces en países anglosajones) esto es, de “facies tosca” (7,8). Véanse las figuras 2 y 3 (7).
Presentó dos observaciones. El primero de 1918, de 4 años y medio. Había estado ingresado previamente en el hospital universitario dos años antes como un raquitismo florido grave.
El segundo caso fue diagnosticado por la observación de un miembro del hospital Infantil al verlo por casualidad en el campo y tener un fenotipo similar al primero (quizá serendipia).
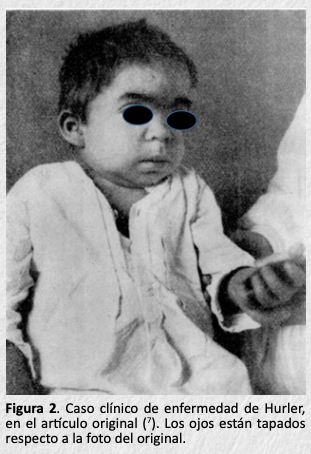

La interpretación en el artículo original fue “probablemente de una degeneración múltiple de varios sistemas orgánicos por cualidades germinales aberrantes”.
Los dos casos fueron diagnosticados en la Clínica Universitaria dirigida por Pfaundler. Habían sido comunicados por Pfaundler a la Sociedad de Pediatría de Munich en una reunión (9); quien además publicó los casos en 1920. Nunca se asoció firmemente su nombre al de Hurler en esta patología.
Desde 1919 hasta su jubilación en 1964 tuvo una consulta privada en Heuhausen como pediatra. Era muy respetada y querida por sus pacientes y familias. En su localidad se implicó en el orfanato local, sirvió en varios comités médicos y fue pionera en establecer un servicio maternal postnatal (5). No nos consta una posterior investigación en MPS.
Hurler no hizo mención a la publicación de Hunter (10) (MPSII), quizá no había tenido conocimiento de ella, por la disrupción de la comunicación médica que supuso la Primera Guerra Mundial. Charles A. Hunter (1873-1955) fue un médico escocés-canadiense.
Hurler falleció en 1965.
Figura 3. Principio del artículo original (7).
Meinhard von Pfaundler (7 de junio de 1872- 20 de junio de 1947).
Pediatra austríaco, nacido en Innsbruck. Profesor y catedrático de pediatría.
Hijo de Hofrat Leopold Pfaundler, catedrático de física en Graz, miembro de la Academia de Ciencias, y su madre Amalie, de soltera Steffan.
Meinhard estudió medicina en Innsbruck, con el anatomista Wilhelm Roux (1850-1924). Pasó en seguida a la Universidad de Graz, donde recibió enseñanza de G. Anton (neurólogo), A. von Rosthorn (ginecólogo), A. Rollet (histólogo), F. Kraus (internista) y el pediatra Theodor Escherich (1857-1911), que además fue su cuñado, pues en 1892 se había casado con Margarethe von Pfaundler.
Véase la foto de Graz, figura 4, donde están atendiendo e investigando diversas figuras de la Pediatría Europea.
Hizo el doctorado, fue asistente de F. Hofmeister (1850-1922) en Strassburg. Realizó la especialidad en 1900 en Graz, obtuvo el profesorado (a los 32 años) y la dirección de la Clínica Pediátrica en 1902. Por entonces se casó. Mantuvo muchos años buena relación con Moro, Feer, Schlossmann, Finkelstein.
Fue nombrado director de la Clínica Universitaria de Munich (Dr. yon Haunersche Kinderspital) en 1906. En esta ciudad permanecería el resto de su carrera profesional. El hospital inicialmente era para asistencia de pobres y estuvo atendido por las Hermanas de la Misericordia (12).
Rechazó ofertas de profesor en Breslau y Viena.
Abordó toda la pediatría general docente. Creó escuela, de la que surgieron hasta 10 catedráticos o jefes de servicios pediátricos, como Otto Ullrich, Philipp Zoelch, Bernhard de Ruderr, o Hubert Seildmayer.
Véase la figura 5.

Pfaundler realizó aportaciones en todas las facetas de la medicina pediátrica. Su especial área de interés fue la diathética de la enfermedad, es decir, la predisposición hereditaria o biológica de un trastorno (12).
M. von Pfaundler entre 1907 y 1941 publicó varios trabajos sobre prematuridad, peso neonatal y mortalidad perinatal. Fue un pionero en el estudio de la patología del bajo peso para la edad gestacional (13).
Además, se centró en los aspectos sociales de la pediatría, haciendo hincapié en la importancia de la enfermería, la educación, la higiene y los aspectos psicológicos en el trato con los niños. Posteriormente se interesó por cuestiones como la genética y la selección natural (12).
En sus primeros años profesionales, en Graz, además practicaba muchos deportes, equitación, tenis, natación, golf e incluso fútbol. Le encantaba viajar. Fue un excelente alpinista en los años de desarrollo de este deporte; con Finkelstein escaló cumbres de los Alpes Occidentales, el Mont Blanc, el Cervino, etc. Su padre fue también pionero en montañismo.
Tras la Primera Guerra Mundial se hizo más reservado, tenía ciertos problemas de movilidad. Su esposa le apoyó de forma decisiva en momentos difíciles.
Desarrolló una gran afición por su casa de campo. Fue un gran coleccionista de coleópteros, hasta 10.000 especímenes, una de las mayores colecciones de su país.
Vivió el cambio político en su país natal con preocupación por el “Tercer Reich” hacia su país natal. Su actitud inflexible con las enseñanzas del nacionalsocialismo no pudieron ser ocultadas por su entorno; le condujeron a ser jubilado a los 67 años (entonces era prematuramente). Su hospital fue destruido durante la guerra.
Sufrió penurias en la postguerra, que sobrellevó gracias a su mujer (12).
Su hospital de Munich, por su tratamiento de la “pediatría social” recibió numerosas visitas y estancias formativas internacionales de pediatras hasta mediada la década de los 30, como Enrique Jaso (entonces profesor de la Escuela Nacional de Puericultura). Actualmente su clínica forma parte de la Universidad Ludwig Maximilian de Múnich como Dr. von Haunersches Kinderspital.

Su texto con Schlossmann, de 1906, fue muy conocido; Handbuch der Kinderheilkunde. Leipzig. En 4 volúmenes. Se tradujo al inglés como The Diseases of Children; a work for the practising physician.
Se tradujo al castellano, lo cual constituyó todo un hito y una base referente en la historia de la Pediatría española. La editorial alemana, junto con la traducción, solicitaba que se incorporasen aportaciones redactadas por profesores de reconocida fama, como fueron Criado Aguilar, Patricio Borobio, Martínez Vargas, Enrique Suñer, García Duarte y Gómez Ferrer.
Schlossmann (1867-1932) fue un pediatra alemán y especialista en lo que hoy sería salud pública social. Trabajó en Dresde, y a partir de 1906, en Düsseldorf, como director del pabellón infantil del hospital municipal. Desde 1923 fue catedrático de Pediatría en Düsseldorf. Contribuyó a organizar la Protección Infantil de Renania, y también a la confección de algunas leyes de Puericultura.
Pfaundler escribió más de 170 artículos y monografías, así como textos.
Tuvo muchos reconocimientos (12):
– Se hizo una sala de honor en su hospital, con placa y escultura. Y placas de amigos y benefactores del Haunerspital. Se le honró como creador del hospital, cofundador de la pediatría, gran investigador y médico.
– Premio Heubner. La Universidad Alpina de Innsbruck le concedió el doctorado honoris causa, fue miembro de la Leopoldina, miembro de número de la Academia Bávara de Ciencias y Humanidades, presidente honorario de la Sociedad Alemana de Estudios de la Infancia, de la Sociedad de Pediatría y miembro honorario de numerosas sociedades médicas.
– Actualmente hay un Premio anual “Meinhard von Pfaundler” de la “Fundación Salud Infantil” (Stiftung Kindergesundheit), que desde 2016 conmemora su figura. Se premia a científicos que hayan hecho avanzar significativamente la prevención de la infancia y adolescencia en Alemania. Esta fundación con sede en Munich se creó en 1997 por el Dr. Berthold Koletzko. Disponible más información en: https://www.kindergesundheit.de
Existía otro epónimo con el nombre de la “Reacción de Pfaundler” que detectaba la presencia de una aglutinación de un suero con la bacteria tifoidea.
Primeras publicaciones en español sobre la enfermedad de Hurler
En España podemos encontrar estudios sobre la enfermedad en 1955: M Suárez en la Rev Esp Pediatr. 1955; 11 (61): 15-34.
Anterior, en español, es: Hurtado F, Expósito L, de Feria A. Enfermedad de Hurler. Dos observaciones en dos hermanos. Rev Cubana Pediatr. 1949; 21 (11): 633-59.
Síndrome de Hurler-Scheie.
Es la forma de gravedad intermedia de MPS 1. Tienen inteligencia normal o casi normal, pero presentan grados variables de discapacidad física (1).
Etiología: mutaciones en el gen IDUA (4p16.3) que provocan un déficit parcial del enzima alfa-L-iduronidasa y un acúmulo en los lisosomas de dermatán sulfato (DS) y de heparán sulfato (HS).
El diagnóstico temprano es difícil ya que los primeros signos clínicos no son específicos, pero es crucial para iniciar un tratamiento a tiempo.
El trasplante de progenitores hemopoyéticos o de sangre del cordón umbilical se ha realizado con éxito, y puede preservar la neurocognición. La terapia enzimática sustitutiva obtuvo en 2003 la autorización de comercialización como medicamento huérfano. A través de perfusiones semanales, se obtiene una mejora de la función pulmonar y de la movilidad articular. La terapia enzimática sustitutiva (TES) debe iniciarse en el momento del diagnóstico y puede ser beneficiosa en pacientes que esperan un trasplante de células madre hematopoyéticas. Un tratamiento temprano ralentiza la progresión de la enfermedad.
Harold Glendon Scheie (24 de marzo de 1909 – 5 de marzo de 1990)
Médico oftalmólogo y profesor.
Nacido en Dakota del Sur, EE.UU.
Hizo sus estudios de la escuela primaria y secundaria en Minnesota. En 1931 estudió medicina en la Universidad de Minnesota en Minneapolis. En 1935 fue a Philadelphia para especializarse en Oftalmología. Durante la II Guerra Mundial estuvo predominantemente en Birmania. Después de la guerra volvió a Pensilvania. Se casó en 1951. Tuvo dos hijos.
Miembro de la American Ophthalmological Society in 1948. Su tesis fue de tifus de las malezas de pacientes vistos en Birmania.
Describió una forma de MPS en 1962, con otros autores y otra investigación, con dermatólogos. McKusic clasificó las MPS en 1972.
Sus áreas de interés fueron varias, glaucoma y cirugía intraocular. Tiene más de 200 libros de varios temas, y artículos científicos. También desarrolló una técnica de tratamiento de las cataratas congénitas.
En 1960 fue nombrado profesor de Oftalmología en la Universidad de Pennsylvania. Fue catedrático y jefe del Departamento (14).

Serendipia en mucopolisacaridosis.
La doctora Neufeld E.F. relata una serendipia muy interesante en el estudio enzimático de las MPS (15,16). Refiere:
“He recorrido el camino desde los estudios sobre el recambio de mucopolisacáridos en células cultivadas hasta el desarrollo de terapias para pacientes. El experimento clave comenzó como un accidente, es decir, la mezcla de células de diferentes genotipos, lo que dio lugar a la corrección de su defecto bioquímico”.
“Una mañana Joe salió de la sala de cultivo anunciando que nada había salido bien y que había mezclado accidentalmente algunas células Hurler con células Hunter al colocarlas en placas. Pero como habíamos hablado de mezclar células, guardó la placa con las células mezcladas.
Sorprendentemente, ese experimento totalmente imprevisto mostró cierta normalización en el cultivo mezclado. A continuación, Joe hizo mezclas deliberadamente, utilizando células de diferentes genotipos (Hurler y Hunter, Hurler y normal, Hunter y normal) en proporciones iguales; las mezclas tenían un metabolismo de mucopolisacáridos completamente normal… Las implicaciones de este experimento fortuito eran tan obvias como desafiantes: Si se podía corregir el metabolismo de los mucopolisacáridos en células cultivadas, se podría corregir el metabolismo de los mucopolisacáridos en un paciente”
Este experimento fortuito condujo a la identificación de las deficiencias enzimáticas de los síndromes de Hurler y Hunter, a la comprensión de la bioquímica de las enzimas lisosomales en general y a la biología celular de la endocitosis mediada por receptores y la orientación a los lisosomas. Esto allanó el camino para el desarrollo de la terapia de sustitución enzimática con enzimas recombinantes (15,16).
Epílogo
Se ha avanzado mucho en el diagnóstico y el tratamiento de la mucopolisacaridosis 1 o enfermedad de Hurler desde su primera descripción clínica. La participación de todos los y las protagonistas ha sido fundamental, con su metódica y a veces también con serendipia.
Gertrud Hurler debe ser recordada por su investigación en MPS durante su formación en la clínica de Pfaundler; por ser mujer pionera en Pediatría, por su compromiso con la atención pediátrica tanto en su consulta privada, al participar en actividades benéficas locales como el orfanato, como en colaborar en crear un servicio maternal postnatal. El apellido era, además, el de su marido. Actualmente, como con Marie Curie o Skłodowska-Curie, se podría usar su nombre Zach-Hurler.
Pfaundler fue un profesor de pediatría alemán, que tras la descripción inicial no aportó posteriores estudios sobre mucopolisacaridosis (tampoco Hurler). Fue pionero en el desarrollo de la pediatría centroeuropea de principios del siglo XX. Su nombre no se ha mantenido asociado al epónimo de Hurler, probablemente por economía del lenguaje. Merece ser recordado por su dedicación a la pediatría social en tiempos de guerras y del nazismo en Alemania.
Scheie fue un oftalmólogo estadounidense que supo ver de forma integradora la patología ocular y la dermatológica de pacientes con mucopolisacaridosis.
La denominación “gargoilismo” para describir la “enfermedad” por su similitud física con una “gárgola”, utilizada durante parte del siglo XX, afortunadamente ya está en desuso. Era una manifestación de la descripción clínica con términos “literarios”, pero que se pueden entender como despectivos, y en cualquier caso reflejaban la desconexión entre la parte de la medicina en la historia y las vivencias del paciente y su familia respeto de la enfermedad. El estudio de la historia nos aporta humanismo.
Bibliografía
1.- Síndrome de Hurler. Orphantet. Disponible en: https://www.orpha.net/consor
2.- Kubaski F, Oliveira Poswar F, Michelin-Tirelli K et al. Mucopolysaccharidosis Type I. Diagnostics. 2020; 10, 161; doi:10.3390/diagnostics10030161
3.- De Ponti G, Donsante S, Frigeni M, Pievani A, Corsi A, Bernardo ME et al. MPSI manifestations and treatment outcome: skeletal focus. Int J Mol Sci. 2022, 23, 11168.
4.- Rossini L, Durante C, Marzollo , Biffi A. New Indications for Hematopoietic Stem Cell Gene Therapy in Lysosomal Storage Disorders. Front Oncol. 2022; 12:885639
5.- Bay L, Amartino H, Antacle A, Arberas C, et al. Nuevas recomendaciones para el cuidado de los pacientes con mucopolisacaridosis tipo I. Arch Argent Pediatr 2021;119 (2): e121-e128.
6.- Stuart-Smith J, Cadogan M. Gertrud Hurler. Medical eponym diccionary. On line. Dec-9. 2021. Disponible en: https://litfl.com/gertrud-hurler/
7.- Hurler G. Über einen Typ multipler Abartungen, vorwiegend am Skelettsystem.
Zeitschrift für Kinderheilkunde, Berlin, 1919, 24: 220-234.
8.- Henderson JL, Ellis WB. Gargoylism. A review of the principal features with a report of five cases. Arch D Child. 1940; 15: 201-14.
9.- Pfaundler M. Demonstrationen über einen Typus kindlicher Dysostose.
Jahrbuch für Kinderheilkunde und physische Erziehung, Berlin, 1920, 92: 420.
10.- Hunter CA. A rare disease in two brothers. Proceedings of the Royal Society of Medicine, London, 1917; vol 10, Section Dis. Children, 104-116.
11.- Polaczek P. Centenary of the death of Józef Brudziński: on his contribution to early Bacteriology. Dev Period Med. 2017; XXI; 3: 293-96.
12.- Wiskott A. In memoriam Meinhard yon Pfaundler. Zeitschrift Kinderheilkunde. 1966; 96: 97-105.
13.- Schulte FJ, Michaelis R, Nolte R. Meinhard von Pfaundler and the History of Small-for-dates Infants. Develop. Med. Letters to the Editor. Child Neurol. 1967, 9,511-513
14.- Albert DM. Harold Glendon Scheie, MD. Trans Am Ophtalmol Soc. 1990; 88: 16-8.
15.- Fratantoni JC, Hall CW, Neufeld EF. Hurler and Hunter Syndromes: mutual correction of the defect in cultured fibroblasts. Science. 1968; 162: 570–572.
16.- Neufeld EF. From serendipity to Therapy. Annu Rev Biochem. 2011; 80: 1-15.
