Miguel Ángel Zafra Anta1, Francesco Savini2, Belén Belmonte Martín de Santa Olalla3, Víctor M. García Nieto4
- Pediatra. Hospital Universitario de Fuenlabrada. Madrid. Comité de Historia de la AEP
- Estudiante de Medicina. 6º curso de ‘Medicine & Surgery’ en la Universidad ‘Alma Mater Studiorum, Università di Bologna’
- MIR Pediatría del Hospital Universitario de Fuenlabrada. Madrid
- Coordinador del Grupo de Historia de la Pediatría de la AEP
“La cirugía ortopédica comenzó con la medicina ortopédica. Nosotros creemos que debería iniciarse en la actualidad con la medicina ortopédica preventiva”
Año 1925. Robert Bayley Osgood (1873-1956).
Cirujano ortopeda estadounidense
Introducción. Definiciones
El término displasia del desarrollo de la cadera (DDC) describe un espectro de condiciones relacionadas con la alteración en el desarrollo de la cadera en bebés y niños pequeños. Abarca el desarrollo anormal del acetábulo y del fémur proximal y la inestabilidad mecánica de la articulación de la cadera1. Se denominó “Luxación congénita de cadera” hasta los años 70-80 del siglo pasado. El cambio de denominación se debió a la toma de conciencia de que no siempre está presente la luxación al nacer2.
En Italia, en ortopedia, sobre la historia de la DDC destacan un pediatra (Ortolani) y también al menos dos cirujanos ortopedas (Putti y Galeazzi).
Marino Ortolani (1904-1983) fue un pediatra italiano que descubrió en 1936 el valor para el diagnóstico precoz de la DDC de una maniobra en la exploración física de las caderas desde el primer día de vida; investigó, publicó y difundió lo que se conoce como maniobra de Ortolani para el diagnóstico y el tratamiento precoz de la cadera luxada y reducible, dentro de la DDC3-5.
Thomas Geoffrey Barlow (1915-1975) fue un cirujano ortopeda inglés. Desarrolló la maniobra que lleva su nombre (publicada en 1961); contribuyó a la comprensión, manejo y tratamiento de la DDC6.
Muchos recién nacidos (RN) pueden presentar una laxitud fisiológica de la cadera e inmadurez del acetábulo durante las primeras semanas de vida, que en la mayoría de los casos se resuelven. Los factores de riesgo más importantes para la DDC son el sexo femenino, la posición de nalgas a las ≥ 34 semanas de gestación y los antecedentes familiares de DDC. Algunas técnicas de cuidado de los lactantes pueden ser también un factor de riesgo por la mecánica articular, como el “swaddling” o enfajado; que fue una costumbre habitual en el siglo XVIII. El “swaddling” es una práctica con la que se envuelve a los bebés, que limita la movilidad de la cadera y la posiciona en aducción y extensión. Puede constituirse en riesgo para el desarrollo de la DDC; es común en culturas de Oriente y cada vez más en Occidente, pues parece disminuir el llanto excesivo7. Otros factores que se asocian, pero no son de por sí un factor de riesgo son: torticolis, plagiocefalia, oligohidramnios, macrosomía al nacer, gestación múltiple, metatarso aducto1.
Con la evaluación de los factores de riesgo, la exploración física seriada de las caderas y el uso adecuado de los estudios de imagen, la mayoría de los niños con caderas patológicas pueden ser diagnosticados y tratados correctamente sin secuelas a largo plazo1,8-10; cuanto más tardío es el diagnóstico, más complejo es el tratamiento.
La DDC típica generalmente se produce en bebés por lo demás sanos. La incidencia es de 2-20/1.000 RN. Además de la DDC, existe una displasia y luxación teratológica de cadera, que se produce en asociación con varios síndromes (p. ej., Ehlers-Danlos, síndrome de Down, artrogriposis), frecuentemente requiere tratamiento quirúrgico. Se describe una displasia neuromuscular de cadera, secundaria a debilidad y/o espasticidad en algunos o todos los grupos musculares de la cadera (p. ej., en la espina bífida o la parálisis cerebral)1.
Actualidad del diagnóstico de la displasia del desarrollo de la cadera
Actualmente, para detectar la DDC las sociedades médicas recomiendan la exploración dirigida comenzando en el período neonatal y continuando en las visitas de supervisión sanitaria hasta aproximadamente los nueve meses de edad y/o hasta que el niño camine de forma independiente8-12. El examen del RN y a las dos o cuatro semanas de edad son especialmente importantes.
Cada cadera debe examinarse individualmente para comprobar la reducibilidad y la inestabilidad1. El lactante debe estar sobre una superficie estable en posición supina, con la cadera flexionada a 90° y en rotación neutra. La exploración debe realizarse cuando el niño esté tranquilo y no llore. Las caderas se examinan mejor retirando toda la ropa y los pañales de las extremidades inferiores.
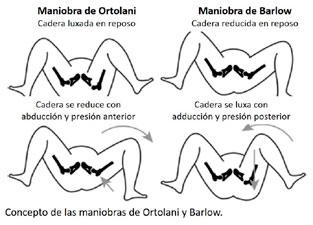
Antes de los tres meses de edad tiene importancia la exploración general y neurológica, así como los signos de inestabilidad de la cadera, que se exploran con las maniobras de Ortolani y Barlow (figura 1). Después de los tres meses tienen importancia la limitación en la abducción de las caderas o el acortamiento de una extremidad, que se evidencia por ejemplo en el signo de Galeazzi (acortamiento de una rodilla en flexión).
Maniobra de Ortolani1 o signo del resalte de Ortolani: se sujeta el muslo sin apretarlo con los dedos índice y corazón del examinador a lo largo del trocánter mayor y el pulgar en la cara interna del muslo. Desde una posición de adducción, se abduce suavemente la cadera mientras se levanta o empuja el trocánter mayor hacia delante con el índice. La abducción extrema debe evitarse pues disminuye la sensibilidad de la maniobra de Ortolani. Si la cadera está luxada, la maniobra de Ortolani puede reducirla y se acompaña de un ruido seco palpable. Una maniobra de Ortolani positiva significa o supone que es una cadera luxada, y que es reducible. Esta es también la descripción originaria de Ortolani, que aún conserva todo su valor doctrinal4.
Se realiza también la Maniobra de Barlow1. La cadera se sujeta de la misma manera que para la maniobra de Ortolani. La cadera se aduce suavemente, pero no se aplica presión hacia abajo, frente a las recomendaciones anteriores, y se palpa la cabeza femoral para detectar que se sale de la parte posterior del acetábulo. El examinador no debe intentar dislocar la cabeza femoral por la fuerza. Si la cadera es luxable, puede detectarse un movimiento posterior y un golpe seco palpable cuando la cabeza femoral sale del acetábulo (el “tirón de salida”). Una cadera subluxable se caracteriza por un sutil movimiento de deslizamiento o una sensación de soltura, como “una pelota de tenis que se mueve en un cuenco de sopa”. Una maniobra de Barlow positiva supone una cadera reducida que es subluxable o luxable.
La sensación de reducción o dislocación es distinta y se describe mejor como un “tirón” o “clunk”. Esta sensación es diferente de la de los clicks (chasquidos) o chasquidos articulares benignos de tono alto causados por el chasquido de los tendones o ligamentos de la cadera y la rodilla. Muchos autores señalan que el término “click de la cadera” puede ser engañoso y es mejor evitarlo; los chasquidos aislados de la cadera no son sugestivos de DDH. Si bien el término “click” está muy extendido.
La combinación de las maniobras de Barlow y Ortolani tiene una alta especificidad (estimada en aproximadamente un 98 a 99 %) en la detección de la inestabilidad de la cadera. La sensibilidad oscila entre el 87 y el 97 por ciento; pero varía en función de la destreza del examinador, el número de exámenes realizados y el estándar de diagnóstico (p. ej., ultrasonografía, radiografías).
La confirmación de la DDC se realiza con ecografía como estudio de imagen de elección en menores de 4-6 meses de edad. La radiografía simple tiene utilidad sobre todo por encima de los 4-6 meses1,8-12.
Hitos históricos en el estudio de la displasia del desarrollo de la cadera
La DDC en la historia de la medicina fue ignorada hasta prácticamente el siglo XIX, en gran medida ya que no ponía en peligro la vida, rara vez era dolorosa y no impedía el desempeño de las actividades básicas de la vida diaria.
Los grandes avances en el estudio de la DDC han sido:
- Descripción clínica. Diagnóstico precoz, desde el periodo neonatal. La principal figura es Marino Ortolani (1904-1983). También se puede situar en este apartado a Le Damany (1870-1963), Thomas G. Barlow (1915-1975), R. Galeazzi, otros.
- Diagnóstico con radiología simple. Vittorio Putti (1880-1940), Hilgenreiner, Perkins y otros.
- Diagnóstico ecográfico. Reinhard Graf, D. Tönnis.
- Arnold Pavlik (1902-1962), Putti, Frejka.
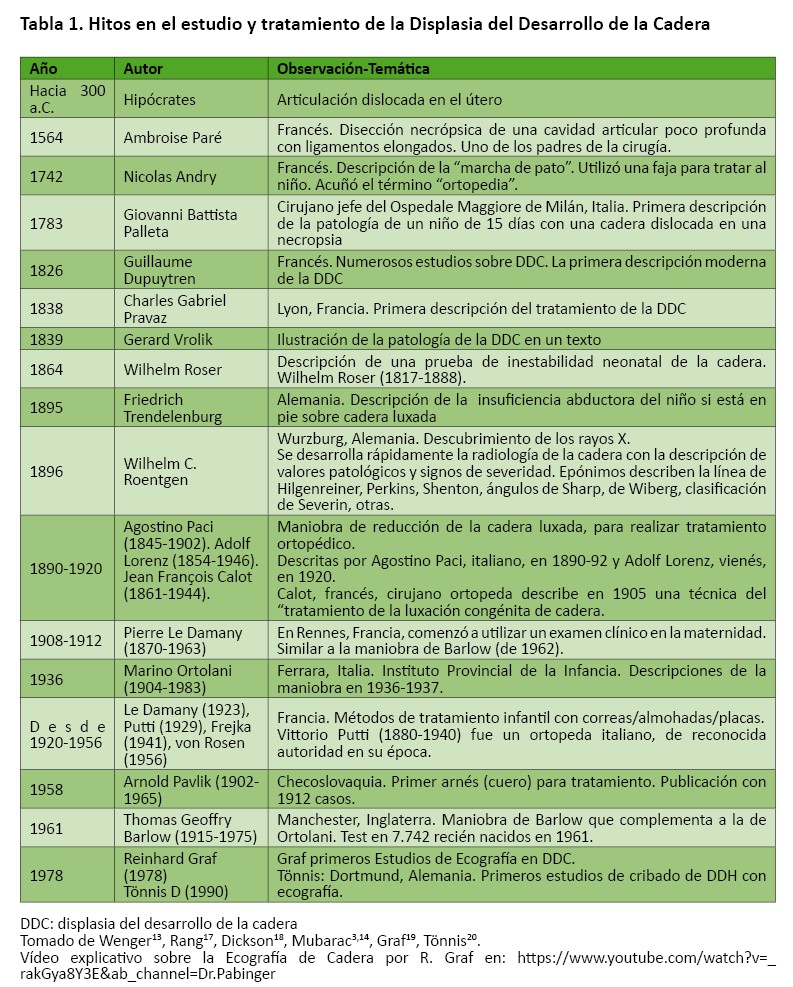
Mercer Rang en su texto clásico, The Story of Orthopedics (1984), desarrolló una línea de tiempo histórico para el tratamiento de la DDC, así como algunos descubrimientos de los signos diagnósticos de la DDC13 (véase la tabla I). Hitos en el estudio y tratamiento de la DDC.
Una vez que el diagnóstico infantil se hizo común, se desarrollaron varios métodos de fijación y almohadas (almohadillas, cojines) de abducción, a los que contribuyeron los previamente nombrados Le Damany, Putti, Frejka y Rosen. En 1958, el checoslovaco Arnold Pavlik (1902-1965) publicó un informe sobre 1912 niños con DDC infantil tratados con un arnés que permitía la hiperflexión y abducción controlada, pero que mantenía un movimiento constante (patadas) del niño. El padre de Pavlik era un fabricante de arneses para caballos y fabricó la primera versión, hecha de cuero. Su método se utiliza ahora en todo el mundo14,15. En UpToDate16 y en el texto de Wenger13 se revisa el devenir de los tratamientos recientes y actuales.
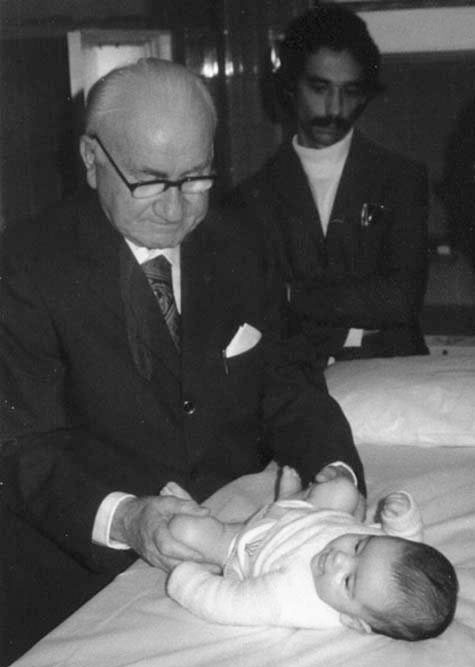
Marino Ortolani
(26 de julio, 1904; 19 de enero, 1983) (figura 2)
Nació en Altedo, una aldea agrícola entre Bolonia y Ferrara, en el noreste de Italia, en 1904. Era hijo de una familia de trabajadores del campo, aparceros: Valentino y Adalgisa Marescalchi. Fue el primero de cuatro hermanos. Una vez terminadas las clases, siempre tenía que ayudar a sus padres en las tareas del campo.
Para sus estudios universitarios recibió una ayuda económica del párroco de la aldea. En 1923 se licenció en el Liceo Luigi Galvani (Bolonia) y, en 1929, se graduó en Medicina y Cirugía, en la Universidad de Bologna. Los conciudadanos de Altedo le reconocieron con una medalla de oro como primer licenciado en Medicina del pueblo21.
Al día siguiente de la graduación, fue nombrado ayudante en el Brefotrofio de Ferrara, Pio Luogo degli Esposti, una institución para niños expósitos. Gracias a sus esfuerzos, el Brefotrofio gradualmente se transformó primero en Instituto Provincial del Niño y sucesivamente en el primer hospital pediátrico de la ciudad, asociado al Arcispedale S. Anna, llegando a tener hasta 150 camas, además de la atención ambulatoria3,21,22. Desde el primer día, luchó para “maternizar” el centro ofreciendo trabajos en la estructura y apoyos financieros pudo acercar las madres a sus hijos. Con ello se disminuía el riesgo de desnutrición y mejoraban las condiciones de vida de los niños.
Era un estudioso infatigable. Se levantaba muy temprano para revisar y estudiar sus libros, antes de iniciar la jornada de trabajo. Esto le permitió especializarse en pediatría (1933) y en puericultura (1936). En el propio Instituto Provincial de la Infancia, fue ascendiendo lentamente, siendo nombrado director en marzo de 1938, y en 1948, director permanente.
Llamado a filas con el grado de capitán médico en el ejército italiano, pasó un año en el frente ruso durante la Segunda Guerra Mundial4,21. Fue destinado en 1943 como capitán médico para dirigir el hospital de campaña de la “División Pasubio”, cercano a la ciudad de Gorlovka, en Ucrania, en la cuenca del río Don, en la región del Donestz (en el año de 2022, controlada por el ejército ruso). Allí enfermó gravemente de malaria, por lo que fue repatriado.
Tuvo otras intervenciones durante la Segunda Guerra Mundial, ya en Italia. Por los bombardeos a Ferrara, debieron evacuarse los niños del Instituto Provincial a la ciudad cercana de Copparo, aunque allí un bombardeo produjo víctimas entre bebés, madres y el personal sanitario. En la postguerra, volvieron a reconstruir el Instituto de la Vía Savonarola, en Ferrara. En las propias instalaciones hasta tuvo su residencia, con su familia (la mujer, Lina Stagni, y los dos hijos: Valentina y Marco). Este último fue ortopeda y profesor asociado de la Universidad de Padua, fallecido en 2008.
Signo de Ortolani. Investigación originaria y aplicación como cribado
La luxación congénita de cadera era muy frecuente en Italia, especialmente en la zona del Delta del río Po. Ya en 1929, Vittorio Putti (1880-1940) ortopeda, autoridad italiana e internacional en su época23, había propuesto el examen radiográfico sistemático a todos los RN. Pero la radiografía no resolvía el problema, pues en los primeros meses de vida los signos radiográficos patológicos (la llamada “triada de Putti”) no estaban tan claros; además entonces esta dosis de radiación no se tenía en cuenta. Por otro lado, no era un cribado factible pues la mayoría de los bebés nacían en su domicilio, no acudían al médico salvo enfermedades, y no había en muchos casos acceso a instalaciones radiológicas ni hospitalarias. Se hacía evidente la necesidad de un método menos invasivo pero fiable, que pudieran detectar todos los profesionales de salud, incluso no sólo médicos, pediatras u ortopedas.
¿Cómo nació el chasquido o maniobra de Ortolani? El descubrimiento tiene un origen de lo más simple y clínico, pues se realizó durante la anamnesis4,22. El propio Ortolani refería que fue escuchando a las madres. “Se aprende mucho de las madres – solía decir – … ¿quién conoce a su hijo mejor que ellas?”.
Un día de enero de 1935 la madre de unos gemelos de seis meses de edad que padecían talasemia, enfermedad por la que consultaban con frecuencia en el Instituto Provincial de Ortolani, le señaló que cuando realizaba la higiene perianal habitual, en un gemelo tenía la sensación de un extraño “estallido” (chasquido) en una cadera. Inmediatamente Ortolani quiso comprobarlo y lo apreció. Realizó entonces una radiografía, que efectivamente revelaba un estado de preluxación congénita.
Desde ese día, comenzó a buscarlo sistemáticamente en todos los bebés que llegaban a su observación. Además, adiestró en esta maniobra a las asistentes sanitarias, con lo que llegó a todos los estratos de la sociedad de su entorno. Muchas madres nunca habrían acudido a un hospital, pero confiaban en estas “visitadoras domiciliarias”. Así, en poco tiempo, tendría controlada la población pediátrica de la región. En los primeros 19 meses había recogido 810 bebés examinados, y en 31 de ellos, la positividad del “signo del chasquido” – como lo bautizó desde el principio – resalte o escalón, se asoció con claros indicios radiográficos de la preluxación congénita de la cadera. En 1936 empezó a publicar su investigación5,24 (figura 3).
Ortolani había sido atraído por la ortopedia desde sus estudios universitarios. De hecho, recibió el “Premio Vittorio Emanuele II” por su tesis de graduación, con el raquitismo como tema.
El propio Ortolani recordó que una maniobra similar, de reducción de la cadera luxada, había sido ideada años antes por dos cirujanos ortopedas: el italiano Agostino Paci (1845-1902) en 1890-92, y también por el vienés Adolf Lorenz (1854-1946) en 1920 25. Sin embargo, no mencionó a Pierre Le Damany (1870-1963), doctor en medicina francés y profesor de clínica3,18 en Rennes, Francia, que comenzó a utilizar un examen clínico en la maternidad. Le Damany realizó publicaciones en 1908, en alemán; y en 1910 y 1912, en francés. Su maniobra entonces (« signe du ressaut » pour dépister l’instabilité néonatale des hanches) era similar a la que luego describiría Barlow en 1962.
Ortolani fue el precursor de la búsqueda sistemática del signo del resalte en el periodo neonatal y lo propagó como una herramienta eficaz al alcance de todos. Siguió verificando su validez con estudios anatómicos. Acumuló piezas anatómicas displásicas. Formó una verdadera colección anatómica, que se conserva como museo en la Clínica ortopédica de Padua4,25. En 1948 publicó una monografía de 130 páginas con datos, criterios diagnósticos, profilácticos y correctores. Transcurrieron más de doce años para que el mundo de la ortopedia diera reconocimiento a su signo.
En 1946, creó el “Centro de diagnóstico, profilaxis y terapia de la luxación congénita de cadera”, el primero del mundo. Médicos de todo el mundo acudieron allí a conocer su organización. El profesor Ortolani es recordado por “su hospitalidad, su atención humana y sus enseñanzas tanto en este centro como en los diversos congresos y reuniones internacionales a los que asistió” dice Stanisavljevic26.
Ortolani trabajó y publicó durante toda su vida profesional sobre el tema de la DDC. En una carta al Editor de Lancet en 1978 postulaba que para un diagnóstico adecuado de la displasia de cadera no sólo se precisaba la exploración de RN, sino que “requiere la colaboración del personal pediátrico con el ortopeda, y la repetición del cribado en el primer mes de vida” 27. Y más allá de esa fecha.
Fue ponente en congresos internacionales de Pediatría (Lisboa, Viena, El Cairo, Ciudad de México…). Hablaba también francés y tuvo que superar sus dificultades con el inglés y el alemán. Para presentar y difundir más ampliamente su trabajo, también realizó una mini-película de la maniobra, que fue traducida a ocho idiomas.
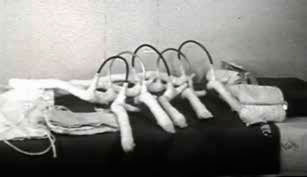
Las competencias sobre el tema de la DDC le permitieron avanzar también en nuevas estrategias y herramientas en el campo de la terapia. Propuso sistemas retractores más sencillos (cojín-silla, cojín-bola) y ortesis dinámicas similares a la de Arnold Pavlik, ortopeda checoslovaco, y rígidas como la de James Milgram, ortopeda de Chicago (figuras 4 y 5).
También investigó sobre la maniobra opuesta a la reducción de la cabeza del fémur en el acetábulo, “… llevando los muslos flexionados desde la posición de abducción a la de aducción, obteniendo así la protrusión parcial o total de la cabeza…”. Lo llamó un “gatillo de salida”, pero la historia habría acreditado Thomas G. Barlow en esta maniobra4. En la época actual, un examinador hábil combina los métodos de Ortolani y Barlow cuando examina a un bebé para detectar una posible DDC.
Thomas Geoffrey Barlow (1915-1975)
Barlow fue un cirujano ortopeda inglés (figura 6). No debe ser confundido con Sir Thomas Barlow, primer baronet (1845-1945), pediatra del Hospital for Sick Children, Great Ormond Street, Londres.
Thomas Geoffrey Barlow no sólo desarrolló la maniobra que lleva su nombre, sino que también contribuyó a la comprensión, manejo y tratamiento de la displasia congénita de cadera.
Barlow estudió en Manchester y se graduó en la universidad Victoria de dicha ciudad. Durante la Segunda Guerra Mundial, trabajó en la Royal Air Force, fundamentalmente en el hospital de la RAF de Rauceby. En 1956 fue nombrado cirujano ortopeda de los hospitales Ashton Hyde y Glossop.
Maniobra de Barlow. La presentó en 1961 en un artículo a la British Orthopaedic Association en Manchester, tras examinar 7.742 niños en la primera semana de vida en el Hope Hospital, Salford, Manchester. Publicó en el Journal of Bone and Joint Surgery en 1962 su test como una modificación del de Ortolani para detectar casos más sutiles de cadera luxable o inestable6,28 (figura 7).
Barlow mismo señaló que en 1948, en Malmö, Suecia, von Rosen y colegas habían iniciado la exploración de la cadera en RN con la maniobra de Ortolani. Entonces, en Malmö casi todos los bebés nacían en el departamento de obstetricia. Para Barlow, el test de Ortolani era muy satisfactorio en bebés un poco más mayores, pero ocasionalmente la cadera neonatal podía parecer normal, y propuso una modificación del test de Ortolani para incrementar las posibilidades diagnósticas.
Barlow además comenta en este artículo que el descubrimiento del test de Ortolani inicialmente recibió poca atención por la clase médica occidental desafortunadamente, quizá por haber sido publicado en una revista italiana pediátrica6.
Ricardo Galeazzi (1866-1952)
Fue un médico cirujano ortopeda italiano. Trabajó como director de la clínica ortopédica de la Universidad de Milán durante 35 años. Sus áreas de interés fueron su trabajo en luxación congénita de cadera, escoliosis, tuberculosis ósea, osteocondritis juvenil, acondroplasia y otros. Trató más de 12.000 luxaciones congénitas de cadera desde 1911. Como epónimo es conocido sobre todo por caracterizar en 1934 la fractura que lleva su nombre29. Se describe el signo de Galeazzi, de acortamiento de una rodilla del lactante cuando ambas están en flexión, pero es un signo tardío.
Otros ámbitos de interés, investigaciones y publicaciones de Ortolani
– La talasemia, “enfermedad de Cooley”
La talasemia era una enfermedad de alta prevalencia en la provincia de Ferrara. Se preocupó por el asesoramiento familiar, y por el tratamiento, por lograr mantener los niveles altos de hemoglobina con transfusiones. El mismo Instituto de Ferrara se organizó también como “Centro para el tratamiento y la prevención de la enfermedad de Cooley” 4,21,22.
Publicó su primer trabajo sobre anemia de Cooley en 1935. Animado por Silvestroni y Bianco, inició un programa de prevención de la anemia de Cooley basado en un cribado poblacional y consejo genético. La provincia de Ferrara se convirtió en la primera zona del mundo en lograr una alta detección para la prevención de la anemia de Cooley30.
Considerazione intorno ad oltre 100 casi studiati presso l’Istituto provinciale per l’infanzia di Ferrara, in Atti del XVII Congresso italiano di pediatria, Napoli 20-25 maggio 1940, a cura di G.B. Allaria – E. Egidi, II, Varallo Sesia 1941, pp. 515-519.
– La pediatría social
Se dedicó desde sus inicios profesionales a la atención y acogida de los niños “ilegítimos”, así como de la atención posthospitalaria. Además, abogó por la presencia de las madres con los niños ingresados4. Fue de los primeros en Italia. Incluso contrató a profesores jóvenes para atender educativamente a los pacientes cuyas estancias hospitalarias se prolongaban largamente (tuberculosis, poliomielitis, meningitis…). Para Ortolani, cualquier enfermedad que padecía el niño tenía la dimensión de un problema social4.
Publicó la asistencia postoperatoria en el marco de la enfermedad social del niño en Italia. Presentó una de las dos ponencias generales en el XXII Congreso Italiano de Pediatría que se celebró en Florencia del 12 al 14 de octubre de 1952, sobre el tema de la atención posthospitalaria en razón social del niño en Italia. En las Actas del Congreso (editadas por A. Galeotti Flori – C. Cocchi, 1952), Ortolani escribió varios capítulos.
– Docencia
En 1938 fue acreditado para la docencia universitaria en pediatría, y en 1940 en obstetricia. Desde 1955 y durante cinco años, Ortolani fue profesor de obstetricia y pediatría en la Universidad de Ferrara25.
Se retiró en 1972 por límite de edad. Murió en Ferrara el 19 de enero de 1983.
Reconocimientos a Marino Ortolani
- Concedida la Medalla de Plata al Mérito de la Salud Pública, el 8 de noviembre de 19744
- Medalla de la Sociedad de Pediatría de Brasil en 1976, Sao Paulo
- Celebración en 1988 de un Simposio Internacional sobre la “Luxación congénita de cadera hoy”, inspirado en él y sus estudios, en la Universidad de Padua.
- Sello postal conmemorativo del centenario de nacimiento, por el Centro Numismático de Ferrara, 2004
- Premio a su memoria en 2005, por la Sociedad Ortopédica Pediátrica de Norteamérica, recogido en Otawa por su hijo, Marco
- Nombramiento de calles con su nombre, en Ferrara y Altedo (Malalbergo). Se colocó en 1984 una placa en la Vía Savonarola de Ferrara, en una de las paredes del antiguo Instituto Provincial de la Infancia, con palabras dedicatorias. Nombre del “Centro Marino Ortolani per la diagnosi e la terapia della LCA” di Ferrara
- Está entre los top de la investigación pediátrica italiana22
Primeras publicaciones en español sobre “luxación congénita de cadera”
En España podemos encontrar estudios sobre luxación congénita, desde 1911, en la revista La Medicina de los Niños, de Andrés Martínez Vargas31: “Luxaciôn congénita unilateral de la cadera”. Comentada por el alumno D, Mario Ferro y Ferro. 1911; 2:50-54. También el tema de luxación congénita de cadera fue tratado en el I Congreso Nacional de Pediatría de 1914. Lo expuso Arquellada, médico del Hospital del Niño Jesús de Madrid.
Podemos referir este tema tratado en revistas pediátricas españolas surgidas en la postguerra:
- Ribo Rius L. Diagnóstico precoz de la luxación congénita de la cadera. Rev Esp Pediatr 1951; 7:257-264
- Maestre Herrero J. Diagnóstico, terapéutica y problemas sociales de la luxación congénita de cadera en la primera y segunda infancia. Acta Pediatr Esp 1949; 7: 1321-1350
Epílogo
Cuando hablamos de cribado neonatal, que incluye actualmente sordera, enfermedades metabólicas, hematológicas, fibrosis quística, se nos olvida mencionar el diagnóstico de la DDC, que se hace de forma mínimamente invasiva, con las manos, con adecuado entrenamiento: las maniobras de Ortolani y Barlow, son de muy alta sensibilidad en una patología muy prevalente. Con un seguimiento y tratamiento adecuado se evitan secuelas graves.
Fue un mérito de Ortolani potenciar una señal que quizás alguien más había visto antes, pero lo había interpretado como un fenómeno accesorio, sin codificarlo y sin darle la importancia que merecía. Consiguió, además, generalizar su uso en RN y lactantes. Había encontrado el camino adecuado para el diagnóstico precoz. Como pediatra entró en el campo de la terapéutica y la prevención de la luxación de la cadera, un campo hasta entonces exclusivo de la especialidad quirúrgica de la ortopedia
La vida profesional de Ortolani se enmarca de pleno en su sociedad y su época. Partiendo de la puericultura y la atención social al niño abandonado se dio protagonismo de la pediatría preventiva y especializada en el diagnóstico de patología ortopédica.
Podemos pensar que, en cierta forma, Ortolani fue un precursor de un concepto ideológico actual respecto a la relación entre el médico y el paciente, en cuanto a la centralidad y la participación del paciente en el decision making process. Esta visión rompe el modelo paternalista y vertical de esa relación, en favor de un sistema horizontal, en el que el paciente se convierte en co-productor de salud: un socio autónomo en la prevención, tratamiento y curación de enfermedades. De hecho, estas dos entidades, el médico y el paciente, tienen diferentes campos de “experiencia”: uno centrado en la etiología, el diagnóstico, el pronóstico y las opciones de tratamiento, y el otro en las experiencias personales de la enfermedad, las circunstancias sociales, la actitud ante el riesgo, los valores y las preferencias. La genialidad de Ortolani fue también estar atento a comprender esta forma de conexión médico-paciente: a través de la escucha de las madres y de una apertura total a la sociedad, a su pueblo, fue cómo descubrió e investigó sobre un signo diagnóstico de la luxación congénita de cadera, y cómo lo implementó a la población en sus circunstancias socio-sanitarias. Instruyó a las madres, a las matronas y a los asistentes sanitarios para que realizaran la maniobra y reconocieran la positividad del signo. Esto le permitió llegar a todos los estratos de la sociedad.
Además, Ortolani tenía una visión global de la salud, que estaría en línea con la definición actual de la OMS, incluyendo los aspectos físico, mental y social de la persona. Luchó desde el principio por la maternalización de los hospitales pediátricos, pues consideraba que la presencia de las madres era fundamental para aliviar el dolor, mejorar la nutrición y facilitar el proceso de tratamiento. Su investigación se centró en una enfermedad endémica de la zona del Delta del Po, que afecta a la población tanto desde el punto de vista físico como social. Esto vale para sus dos ámbitos de interés principal: la displasia del desarrollo de la cadera y también para la talasemia.
Todo su trabajo y todos sus esfuerzos le valieron un gran reconocimiento y respeto a nivel internacional, en el ámbito médico-científico, tanto ortopédico como pediátrico; pero también y sobre todo una gran estima a nivel humano, entre el pueblo llano, que, todavía durante años después de su muerte, seguía llevando a los niños “a Ortolani”, al antiguo Brefotrofio, por cualquier problema de salud y, en general, siempre que había necesidad.
Bibliografía
- Rosenfeld SB, Philips WA, Torchia MM. Developmental dysplasia of the hip: clinical features and diagnosis. UpToDate 2021. Disponible en www.uptodate.com. Noviembre 2021
- Tarpada SP, Girdler SJ, Morris MT. Developmental dysplasia of the hip: a history of innovation. J Pediatr Orthop B 2018; 27:271-273
- Mubarak SJ. In search of Ortolani: The man and the method. J Pediatr Orthop. 2015; 35: 210-216
- Spina M. Marino Ortolani da Ferrara: uno “scatto” per entrare nella storia. G.I.O.T. 2009; 35: 99-106. (Giornale Italiano di Ortopedia e Traumatologia). Disponible en: http://www.unastoriaferrarese.it/public/docs/Biografia%20Prof%20M%20.Ortolani.pdf
- Ortolani M. Un segno poco noto e sua importanza per la diagnosi precoce di prelussazione congenita dell’anca. La Pediatr 1937; 2:129-136
- Barlow TG. Early diagnosis and treatment of congenital dislocation of the hip. JBJS 1962; 44-B:92-301
- Clarke NM. Swaddling and hip dysplasia: an orthopaedic perspective. Arch Dis Child 2014; 99:5-6
- Shaw BA, Segal LS. Section on Orthopaedics. Evaluation and referral for development Dysplasia of de Hip in infantas. Pediatrics 2016; 138:e20163107
- Valenzuela Molina O, Sánchez Ruiz-Cabello FJ; Grupo Previnfad/PAPPS. Recomendaciones para el diagnóstico precoz de la displasia evolutiva de cadera. Form Act Pediatr Aten Prim. 2016; 9:186-192. Disponible en: https://fapap.es/files/639-1444-RUTA/09_Recomendaciones_displasia.pdf
- Moraleda L, Albiñana J, Salcedo M, González-Moran G. Displasia del desarrollo de la cadera. Rev Esp Cir Ortop Traumatol 2013; 57:67-77. Disponible en: https://www.elsevier.es/es-revista-revista-espanola-cirugia-ortopedica-traumatologia-129-pdf-S1888441512001701
- Sanidad de Canarias. Protocolo de displasia de cadera. Disponible en: https://www3.gobiernodecanarias.org/sanidad/scs/content/dacf93b8-b579-11dd-954a-5f407b1fae81/11_Cribadodisplasiacadera.pdf
- Escribano García C, Bachiller Carnicero L, Marín Urueña SI, Del Mar Montejo Vicente M, Izquierdo Caballero R, Morales Luengo F et al. Developmental dysplasia of the hip: Beyond the screening. Physical exam is our pending subject. An Pediatr (Engl Ed) 2021; 95:240-245
- Wenger DR, Bomar JD. Historical aspects of DDH. Indian J Orthop 2021; 55:1360-1371. Disponible en: https://doi.org/10.1007/s43465-021-00470-x
- Mubarak SJ, Bialik V. Pavlik: The man and his method. J Pediatr Orthop 2003; 23:342-346
- Bialik V. Arnold Pavlik (1902–62): an autobiography. J Med Biography 2006; 14:3-7
- Rosenfeld SB, Philips WA, Torchia MM. Developmental dysplasia of the hip: treatment and outcome. UpToDate 2021. Disponible en www.uptodate.com. Noviembre 2021
- Rang, M. The Story of Orthopaedics,1st ed. Saunders 2000
- Dickinson JW. Pierre Le Damany on Congenital Dysplasia of the Hip. Proc R Soc Med 1969; 62:575-577
- Graf R. The diagnosis of congenital hip-joint dislocation by the ultrasonic Combound treatment. Arch Orthop Trauma Surg (1978) 1980; 97:117-133
- Tonnis D, Storch K, Ulbrich H. Results of newborn screening for CDH with and without sonography and correlation of risk factors. J Pediatr Orthop 1990; 10:145-152
- Farnetani I. Ortolani, Marino. En: Dizionario Biografico degli Ialiani 2013, vol. 79. Disponible en: www.treccani.it/enciclopedia/marino-ortolani_(Dizionario-Biografico)/
- Farnetani I, Farnetani F. La top twelve della ricerca pediatrica italiana (una “spigolatura storica”). Minerva Pediatr 2015; 67:473-450
- Spina M. La lussazione congenita dell’anca: parole e opere dell’apostolo Putti! G.I.O.T. 2017; 43:54-63
- Ortolani M. Lo scatto dell’anca segno certo di prelussazione congenita nel lattante. Acta Paediatrica 1937; 22:446-450
- Stecco D, Porzionato A, Macchi V, Fantoni I, Ortolani L, De Caro R. Marino Ortolani: “Does That Baby’s Hip Go Click? Perspect Biol Med 2014; 57:538-546
- Stanisavljevic S. Tribute to Marino Ortolani. Clin Orthop Relat Res 1976; 119:4-5
- Ortolani, M. Detecting the dislocated hip. Lancet 1978; 1:506-507
- Rogers J, Cadogan M. Thomas Geofry Barlow. Disponible en: https://litfl.com/thomas-geoffrey-barlow/
- Sebastin SJ, Chung KC. A historical report on Riccardo Galeazzi and the management of Galeazzi fractures. J Hand Surg Am 2010; 35:1870-1877
- Vullo C, Wiedemann HR. Marino Ortonani (1904-1983). The pioneers of pediatric medicine. Eur J Pediatr 1988; 147:340
- Reche Andrés J. La Pediatría española a través de la revista “La Medicina de los Niños”, 1900-1936. Tesis doctoral. Universidad Complutense de Madrid. Facultad de Medicina, Área de Historia 1980. Disponible en: https://eprints.ucm.es/52396/1/5309pdf