Pedro Daniel García Seco de Lucena1, Sara López López1, Alexandre Santana Artiles2, Laura Toledo Bravo de Laguna2, Irma Sebastián García2, José Carlos Cabrera López2.
1 Servicio de Pediatría. 2 Unidad de Neurología Pediátrica. Complejo Hospitalario Universitario Insular Materno-Infantil de Las Palmas de Gran Canaria
Resumen
La corea de Sydenham es un trastorno del movimiento poco común en pediatría en los países desarrollados debido a las mejoras en la atención médica. En los últimos meses, la situación pandémica ha disminuido la valoración presencial de nuestros pacientes, sobre todo en los meses de confinamiento, lo que ha provocado nuevos casos de enfermedades como esta. Consideramos que es importante recordar y tener en cuenta estas entidades menos frecuentes por lo que presentamos una paciente con hemicorea de Sydenham secundaria a faringoamigdalitis no tratada.
Palabras clave: enfermedad coreica, corea de Sydenham, fiebre reumática, faringoamigdalitis, estreptococo grupo A
Unilateral Sydenham’s chorea, a rare manifestation of a rare disease. A case report
Abstract
Sydenham’s chorea is a rare movement disorder in pediatrics in developed countries due to improvements in medical care. In recent months, the pandemic situation has reduced the face-to-face assessment of our patients, especially in the months of lockdown, which has caused new cases of diseases like this one. We consider that it is important to remember and take into account these less frequent entities, which is why we present a patient with Sydenham hemichorea secondary to untreated pharyngotonsillitis.
Palabras clave: chorea disorders, Sydenham chorea, rheumatic chorea, pharyngitis, Streptococcus group A
Introducción
La corea es un trastorno del movimiento hipercinético poco frecuente en pediatría. La mayoría de los casos son adquiridos o secundarios a trastornos autoinmunes (Lupus eritematoso sistémico, fiebre reumática), infecciosos, cerebrovasculares (infartos, malformaciones vasculares), metabólicos (hiperglucemia), consumo de sustancias, etc1. Entre todas estas causas, destaca la corea de Sydenham, por ser la causa más frecuente de corea adquirida en la infancia2.
Desde el inicio de la situación de pandemia por la infección por SARS-CoV-2 la atención de nuestros pacientes se ha visto entorpecida, tanto por la reticencia de la población a acudir a centros sanitarios3 como por la pérdida de presencialidad durante los meses de confinamiento. Derivado de esta situación, patologías como la fiebre reumática están resurgiendo en nuestro medio y debemos tenerlas en cuenta.
Caso clínico
Presentamos el caso de una mujer de 11 años y 9 meses, sin antecedentes personales de interés ni patología neurológica hasta la fecha, con buen desarrollo psicomotor y buen rendimiento escolar. Su padre presentaba una epilepsia controlada con tratamiento y tanto su madre como sus dos hermanos mayores eran sanos. Consulta por movimientos incontrolados de predominio distal de miembro superior derecho de 15 días de evolución, de inicio insidioso con caída de objetos ocasional a la manipulación con dicha mano y desaparición de los movimientos durante el sueño. No refería otros síntomas asociados.
A la exploración se encuentra consciente y conectada, colaboradora, con lenguaje coherente pero poco fluido, disfónico. Presenta disquinesias orales, dificultad para mantener la protrusión lingual y constantes movimientos de todo el hemicuerpo derecho. Los movimientos son descoordinados, súbitos, de predominio distal y se exacerban con los movimientos voluntarios, dificultando las maniobras dedo-nariz, la oposición del pulgar y la elevación de ambos brazos. El tono muscular de dicho hemicuerpo se encuentra disminuido con reflejos osteotendinosos débiles, manteniéndose normales en el hemicuerpo contralateral.
La paciente no reconoce ningún desencadenante claro. Refiere un episodio de leve odinofagia nueve meses antes, coincidente con un probable episodio de faringoamigdalitis de su hermana mayor que fue tratado con antibioterapia empírica de forma remota, ante la situación de confinamiento en la que se encontraba el país.
La paciente ingresó tras realizar TAC urgente para despistaje de malignidad sin hallazgos patológicos. Durante el ingreso, se realizaron las pruebas complementarias reflejadas en la tabla I. En el estudio de extensión, se detectó insuficiencia mitral leve, que se consideró en posible relación con carditis reumática, sin repercusión clínica asociada.
Ante la sospecha diagnóstica de fiebre reumática se inició tratamiento con carbamacepina a 15 mg/kg/día y penicilina vía oral. La paciente presentó empeoramiento inicial hasta impedir la deambulación autónoma precisando añadir prednisona al tratamiento. Tras ocho días de ingreso y tratamiento, presentó una clara mejoría clínica que permitió el alta hospitalaria siendo capaz de caminar sin dificultad, presentando algún pequeño movimiento distal de la extremidad superior a los movimientos voluntarios.
En nuestro caso, los síntomas se resolvieron por completo tras un mes de tratamiento. Una vez finalizada la pauta inicial de penicilina VO se continuó tratamiento intramuscular con penicilina benzatina mensual. En el control analítico realizado un mes después del inicio presentaba unos niveles de anti-estreptolisina O de 513 UI/mL.
Hasta el momento, doce meses tras el alta, no ha presentado efectos secundarios ni recaídas tras la retirada progresiva del tratamiento. Continúa la pauta antibiótica profiláctica con buena adherencia sin complicaciones asociadas.
Discusión
A día de hoy, aún existen muchas dudas sobre la etiología de la Corea de Sydenham. La teoría más aceptada es la reacción autoinmune cruzada por anticuerpos contra algunos epítopos del estreptococo, que atacan estructuras de los ganglios basales (caudado y núcleo subtalámico) en personas genéticamente predispuestas4.
La corea de Sydenham, está presente hasta en un 25% de los casos de fiebre reumática, siendo la única manifestación en uno de cada 5 casos2. Suele ser generalizada aunque en un 20% de los casos es unilateral. Con frecuencia asocia otras manifestaciones como hipotonía, alteraciones cognitivas como síntomas obsesivo-compulsivos, ansiedad, depresión, hiperactividad, alteración de la afluencia verbal5. Además de la clínica neurológica, estos pacientes pueden presentar carditis en distinto grado, siendo frecuente el hallazgo de insuficiencia mitral6.
En la última revisión de 2015, los criterios diagnósticos de Jones para la fiebre reumática se diferenciaron según dos situaciones epidemiológicas (figura 1). La corea sigue siendo uno de los criterios mayores de esta enfermedad, olvidada en nuestro medio debido a su baja incidencia en las últimas décadas, tras la mejora de las condiciones sanitarias, el uso de antibioterapia y el descenso de la virulencia de las cepas de estreptococo.
En países en vías de desarrollo, en los que el acceso a los centros sanitarios y a tratamientos antibióticos no está asegurado, sigue siendo una realidad frecuente con una incidencia de 7,5-194/100.0007 frente a 0,5-2/100.000 en EEUU8.
Todas las pruebas complementarias se encuentran ordenadas cronológicamente. Todos los resultados fueron normales, excepto (*)
VCM: Volumen Corpuscular Medio; VSG: Velocidad de sedimentación globular; LDH; Lactato deshidrogenasa; CPK: Creatina Fosfoquinasa; TSH: Hormona tiroestimulante; Ac.: Anticuerpos; TP: Tiempo de protrombina; NMDA: N-Metil-D-Aspartato; VIH: Virus de inmunodeficiencia humano; RMN: Resonancia Magnética Nuclear; TAC: Tomografía Axial Computerizada.
El ratio mujeres/hombres es aproximadamente 2:1 y la edad media de presentación, entre los 8 y 9 años2. Es menos frecuente en otoño, debido a un retraso en el inicio de la clínica tras la infección estreptocócica, que puede llegar a ser de hasta 6-9 meses2, siendo esta, la manifestación de fiebre reumática que más se distancia del episodio infeccioso5.
El diagnóstico es clínico tras descartar otras potenciales causas de corea, asociado a pruebas complementarias que reflejen la exposición reciente del paciente al estreptococo de grupo A como cultivos faríngeos, aumento de anticuerpos antiestreptolisina O o anti-DNA e imágenes como la ecocardiografía5 o la RMN cerebral con evidencia de afectación selectiva de los ganglios de la base, en especial, del putamen9.
El tratamiento de la fase aguda consiste en un ciclo inicial de 10 días de penicilina V vía oral asociado a valproato, carbamacepina o bloqueadores de receptores de dopamina. Los glucocorticoides se suelen reservar para aquellos casos con afectación importante, considerando como tal, a aquellos pacientes en los que la clínica impide la deambulación5, 10. En los casos más leves, se podría limitar al tratamiento antibiótico, con auto resolución del caso4.
Tan importante como el tratamiento inicial, es la profilaxis de las recurrencias con la administración de penicilina G intramuscular cada 3-4 semanas11. La duración de la profilaxis aún no está clara, aunque cada vez se aboga más por aumentarla. La OMS recomienda que en pacientes con carditis se mantenga un mínimo de 10 años tras el último brote o hasta los 25 años, el mayor tiempo posible. Y en aquellos pacientes con afectación valvular o con mayor severidad del cuadro, mantenerla de por vida11.
Es muy difícil predecir el riesgo de recurrencia y la duración de los episodios2. De media, la enfermedad se autolimita en 3-6 meses. En estudios con seguimiento prolongado de pacientes la mayoría solo tuvo un brote inicial10. Aun así, debemos mantener una vigilancia estrecha de estos pacientes y controlar el posible desarrollo de valvulopatías a largo plazo8.
A pesar de que el caso clínico presentado no es extraordinario, consideramos importante recordar y destacar la presencia de estas entidades nosológicas en nuestro medio en situaciones como la actual, en las que los recursos sanitarios finitos limitan la atención de los pacientes. Debemos mantenernos alerta y pensar en complica ciones de enfermedades que normalmente no diagnosticamos porque las prevenimos. Debemos conocer para diagnosticar, porque el que no sabe lo que busca, no entiende lo que encuentra.
Bibliografía
- Koy A, Lin JP, Sanger TD, Marks WA, Mink JW, Timmermann L. Advances in management of movement disorders in childr Lancet Neurol 2016; 15:719-735. doi: 10.1016/S1474- 4422(16)00132-0
- Langille MM, Kao A. Chorea in Childr Medscape [Internet]. 24 de septiembre de 2019; Disponible en: https://emedicine.medscape. com/article/1181993-overview
- Reilly C, Muggeridge A, Cross The perceived impact of COVID-19 and associated restrictions on young people with epilepsy in the UK: Young people and caregiver survey. Seizure 2021; 85:111-114. doi: 10.1016/j.seizure.2020.12.024.
- Favaretto E, Gortani G, Simonini G, Pastore S, Di Mascio A, Cimaz R, Taddio A. Preliminary data on prednisone effectiveness in children with Sydenham chor Eur J Pediatr 2020; 179:993-997. doi: 10.1007/s00431-020-03574-y
- Baizabal-Carvallo JF, Cardoso F. Chorea in children: etiology, diagnostic approach and managemen J Neural Transm (Vienna) 2020; 127:1323-1342. doi: 10.1007/s00702-020-02238-3
- Walker AR, Tani LY, Thompson JA, Firth SD, Veasy LG, Bale JF Jr. Rheumatic chorea: relationship to systemic manifestations and response to corticoster J Pediatr 2007; 151:679-83. doi: 10.1016/j.jpeds.2007.04.059
- Marino A, Cimaz R, Pelagatti MA, Tattesi G, Biondi A, Menni L et al. Acute rheumatic fever: Where do we stand? An epidemiological study in Northern Italy. Front Med (Lausanne) 2021; 8:621668. doi: 10.3389/ fmed.2021.621668
- Cardoso F. Sydenham’s chor En: William J. Weiner, Eduardo Tolosa, eds. Handbook of Clinical Neurology, vol. 100, chapter 14. Elsevier 2011, pp. 221-229
- Karalok ZS, Öztürk Z, Gunes A, Gurkas E. Sydenham chorea: Putaminal enlargemen J Child Neurol 2021; 36:48-53. doi:10.1177/0883073820951364
- Díaz-Grez F, Lay-Son L, del Barrio-Guerrero E, Vidal-González P. Corea de Sy Análisis clinico de 55 pacientes con seguimiento prolongado. Rev Neurol 2004; 39:810-815. PMID: 15543494.
- Oosterveer DM, Overweg-Plandsoen WC, Roos RA. Sydenham’s chorea: a practical overview of the current literatur Pediatr Neurol 2010; 43:1-6. doi: 10.1016/j.pediatrneurol.2009.11.015
Tabla I. Exámenes complementarios
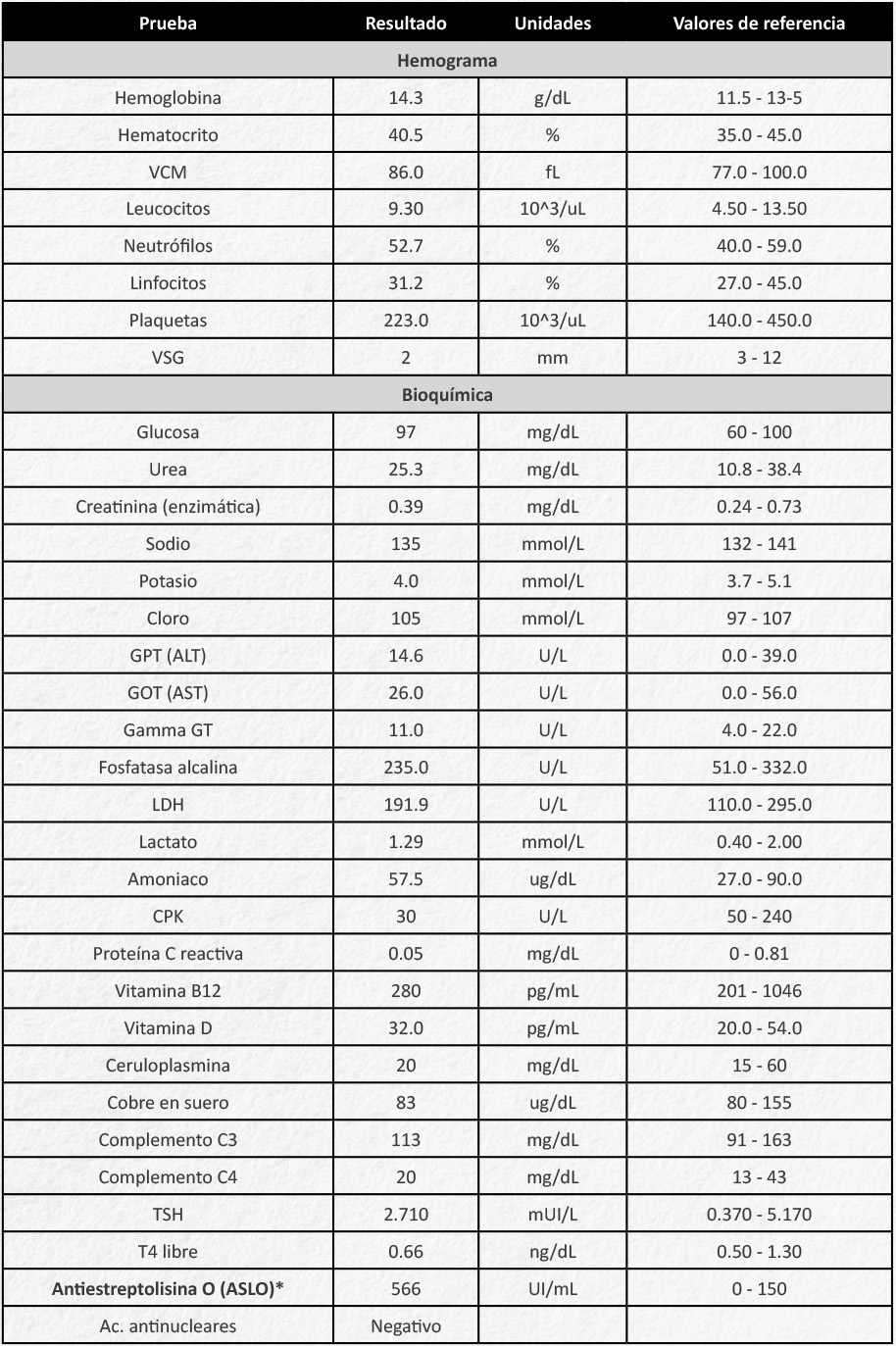

Todas las pruebas complementarias se encuentran ordenadas cronológicamente.
Todos los resultados fueron normales, excepto (*)
VCM: Volumen Corpuscular Medio; VSG: Velocidad de sedimentación globular; LDH; Lactato deshidrogenasa;
CPK: Creatina Fosfoquinasa; TSH: Hormona tiroestimulante; Ac.: Anticuerpos; TP: Tiempo de protrombina;
NMDA: N-Metil-D-Aspartato; VIH: Virus de inmunodeficiencia humano; RMN: Resonancia Magnética Nuclear;
TAC: Tomografía Axial Computerizada.
Figura 1. Criterios diagnósticos de Jones para fiebre reumática diferenciados según situación epidemiológica. *Poblaciones de bajo riesgo: Incidencia de Fiebre reumática aguda ≤2 por 100.000 niños en edad escolar o prevalencia de enfermedad cardiaca reumática a cualquier edad ≤1 por 1.000 personas por año. VSG: velocidad de sedimentación globular; PCR: proteína C-reactiva

